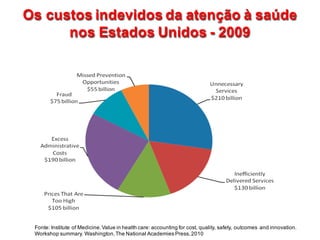
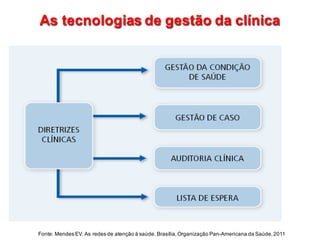
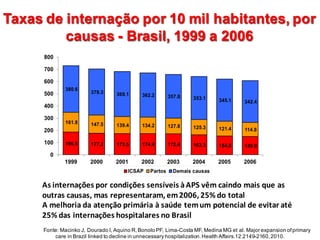
1) O documento discute os grandes desafios do Sistema Único de Saúde brasileiro (SUS), incluindo seu modelo de financiamento, atenção e gestão.
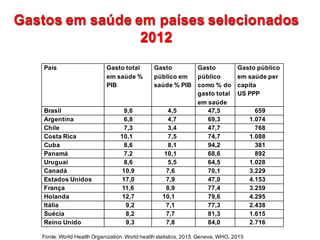
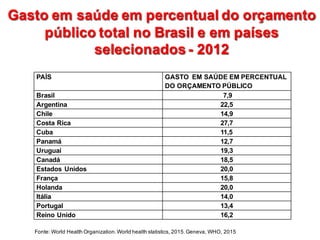
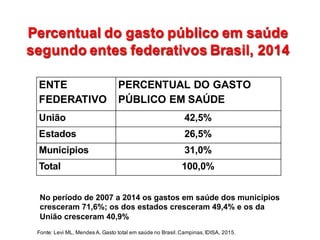
2) O financiamento do SUS é insuficiente comparado a padrões internacionais, com gastos públicos baixos em saúde.
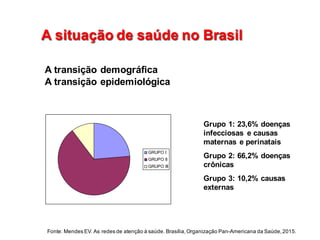
3) O modelo de atenção do SUS é fragmentado e reativo, inadequado para as doenças crônicas que dominam o perfil epidemiológico do Brasil.