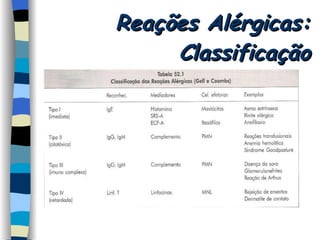
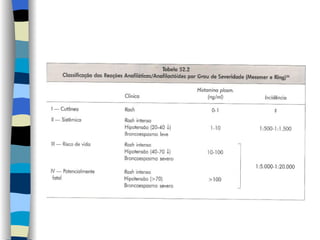
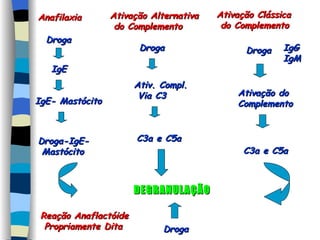
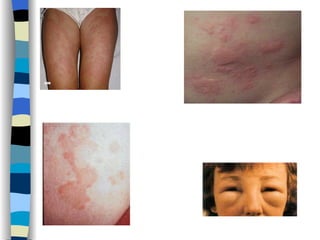
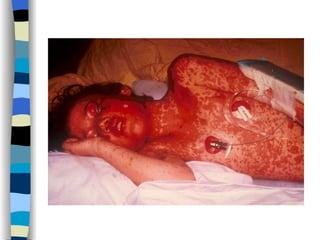
O documento discute reações alérgicas em anestesia, incluindo anafilaxia e reações anafilactóides. Apresenta as possíveis causas, mecanismos, incidência, manifestações clínicas, diagnóstico e tratamento destas reações, bem como riscos associados a diferentes drogas anestésicas.