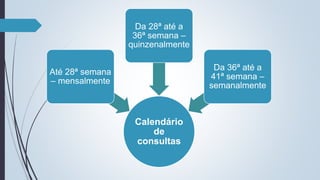
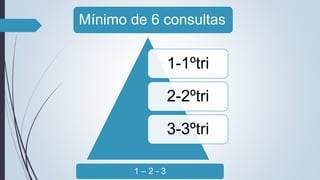
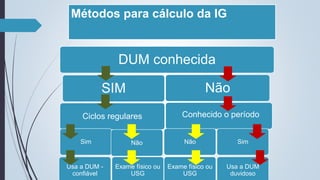
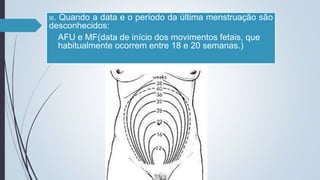
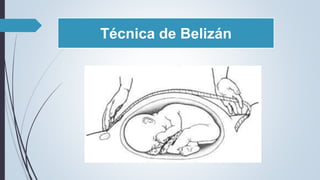
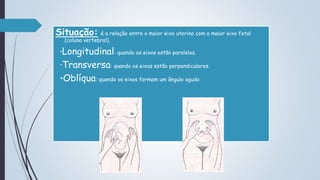
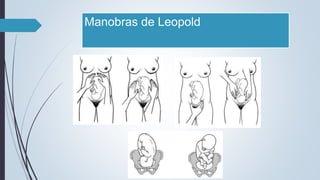
O documento fornece diretrizes sobre pré-natal, incluindo diagnósticos e condutas durante as consultas de pré-natal, calendário de consultas, cálculo da idade gestacional, exames solicitados, fatores de risco, técnicas como a palpação obstétrica e manobras de Leopold, e complementos como vacinas e suplementos de ferro e ácido fólico.