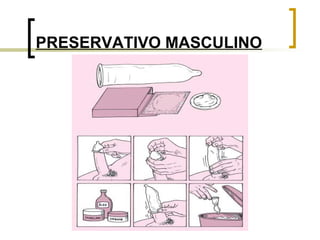
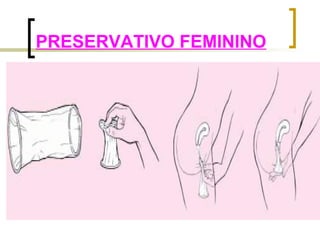
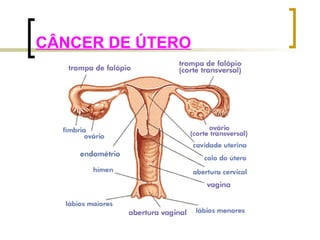
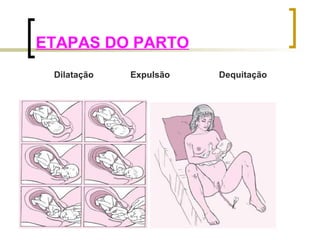
O documento discute objetivos e diretrizes da Política Nacional de Saúde da Mulher no Brasil, incluindo a promoção da saúde feminina, redução da morbidade e mortalidade e ampliação do acesso à saúde. Também descreve vários métodos de planejamento familiar como anticoncepcionais hormonais, barreira, comportamentais e definitivos.