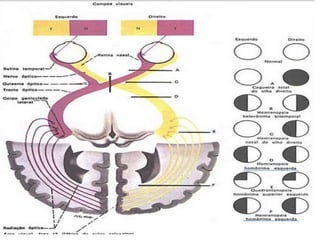
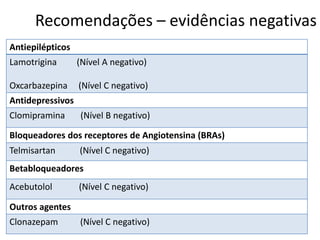
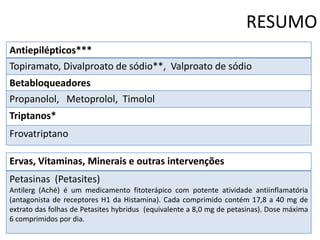
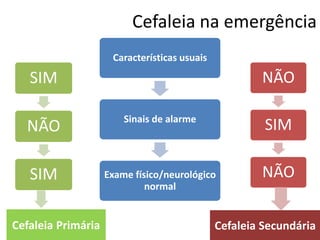
O documento apresenta o caso clínico de uma paciente de 25 anos com cefaleia há 6 meses. A suspeita diagnóstica é de migrânea sem aura evoluindo para migrânea crônica devido ao uso excessivo de medicamentos. O tratamento proposto é com topiramato ou outros antiepilépticos como primeira linha para prevenção das crises de migrânea.












![Cefaleia
Epidemiologia
• 10-20% da população¹
– 4:1
– 30 – 40 anos
• 60% procuram um médico generalista²
• 10% das consultas na atenção primária²
• 2-4% das consultas no pronto-socorro³
3.
1. Ministério da saúde: Tratamento de enxaqueca-Escolhas racionais, vol 6, edição 2010.
2. Projeto diretrizes: Cefaleias em Adultos na Atenção Primária à Saúde: Diagnóstico e Tratamento, 2009.
Emergências clínicas : abordagem prática / Herlon Saraiva Martins[et al.].8. ed. rev. e atual. Barueri, SP : Manole,2013.](https://image.slidesharecdn.com/enxaqueca-131031171419-phpapp01/85/Enxaqueca-14-320.jpg)