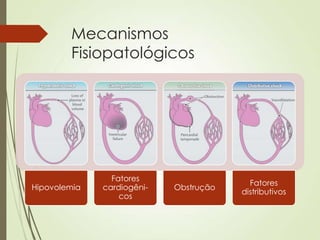
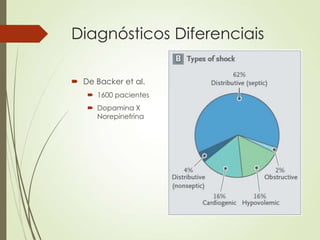
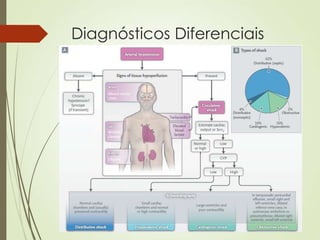
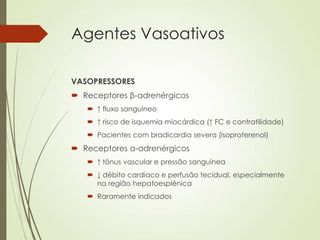
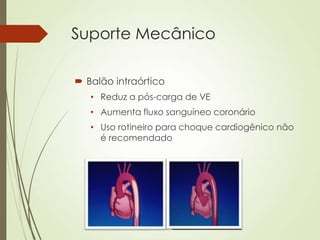
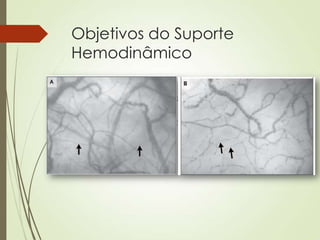
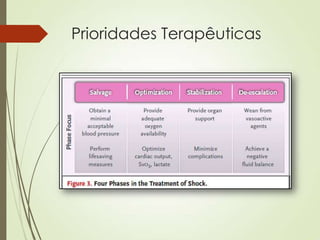
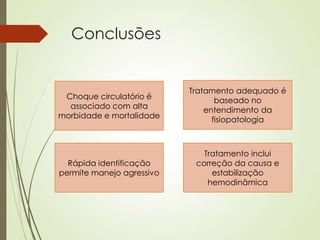
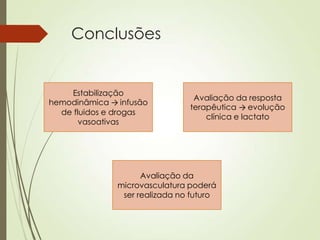
O documento discute choque circulatório, definindo-o como uma insuficiência circulatória que resulta em má utilização de oxigênio pelas células. Aborda os sinais clínicos, mecanismos fisiopatológicos, diagnósticos diferenciais e abordagem inicial do paciente em choque, incluindo suporte ventilatório, reposição volêmica e uso de agentes vasoativos e inotrópicos.