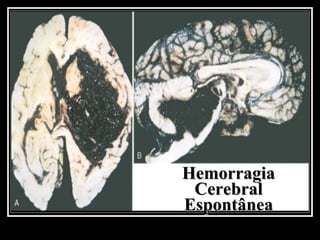
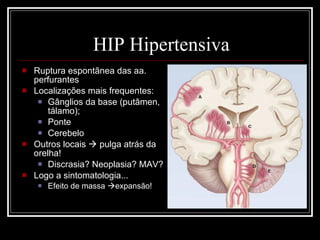
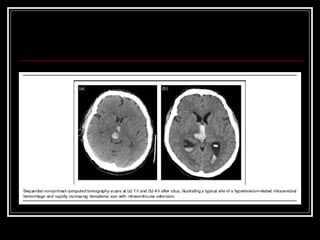
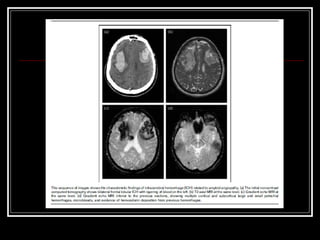
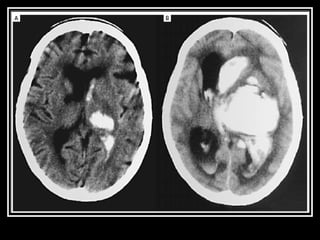
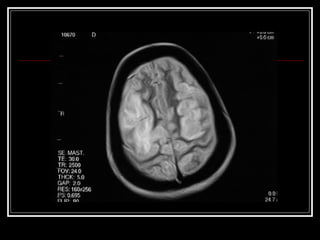
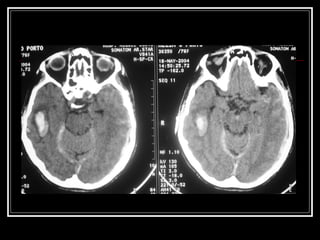
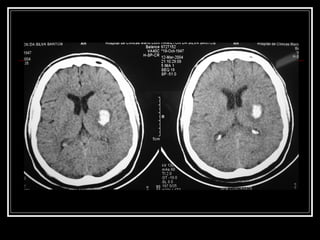
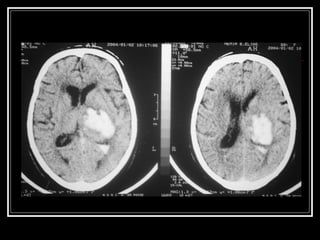
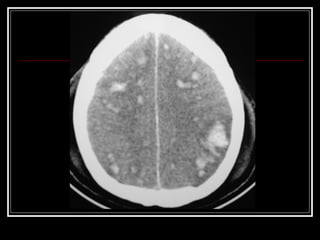
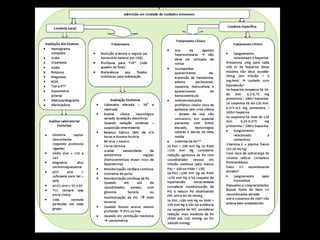
O documento resume as principais informações sobre hemorragia intracraniana espontânea, incluindo epidemiologia, fatores de risco, diagnóstico, tratamento clínico e cirúrgico. A taxa de mortalidade é alta, variando de 35-65% dependendo da localização do sangramento, com poucos sobreviventes funcionalmente independentes após 6 meses. O principal fator de risco é a hipertensão arterial sistêmica.