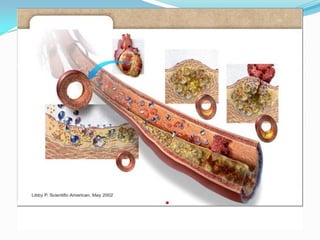
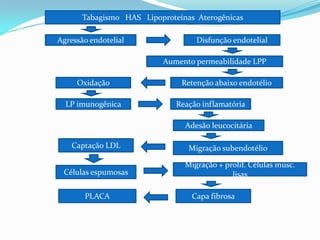
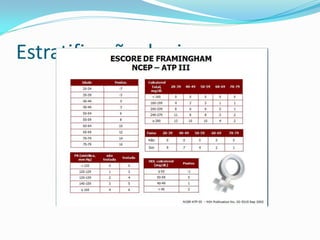
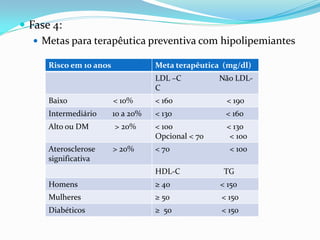
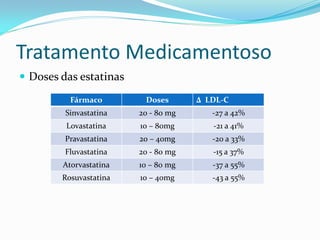
O documento discute aspectos gerais sobre lípides e lipoproteínas, classificação e tratamento de dislipidemias. É destacado que fosfolipídeos compõem membranas celulares, triglicérides armazenam energia e colesterol é precursor de hormônios. Quatro classes principais de lipoproteínas transportam lípides na corrente sanguínea. O tratamento envolve medidas nutricionais, atividade física e fármacos como estatinas e fibratos.