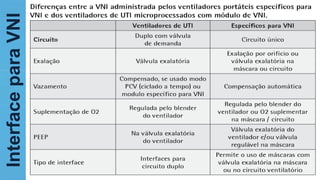
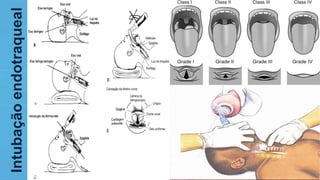
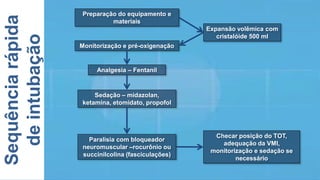
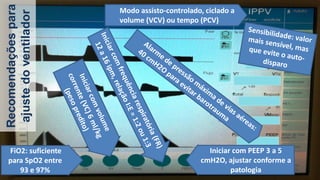
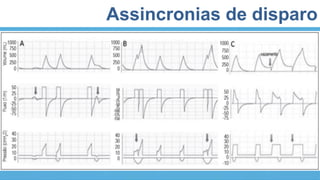
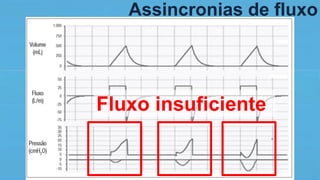
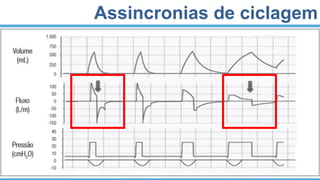
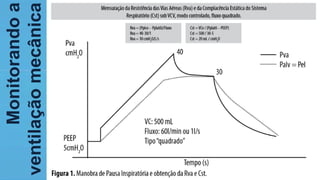
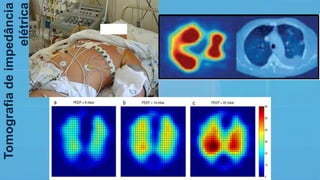
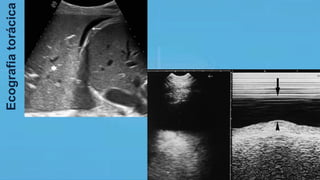
O documento fornece recomendações sobre ventilação mecânica invasiva e não invasiva na população adulta, classificadas com base na metodologia GRADE. Cobre tópicos como indicações, contraindicações, regulagem inicial do ventilador, modos ventilatórios, assincronias e outros aspectos técnicos da ventilação mecânica.