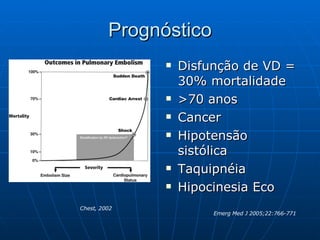
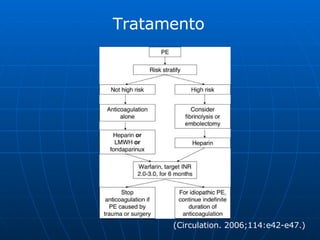
1) TEP afeta 600.000 pessoas por ano nos EUA e causa 100.000-300.000 mortes anualmente, com taxa de mortalidade de 20-30% nos casos instáveis hemodinamicamente.
2) Os principais fatores de risco incluem imobilidade, idade avançada, câncer, cirurgia recente, uso de anticoncepcionais e terapias de reposição hormonal.
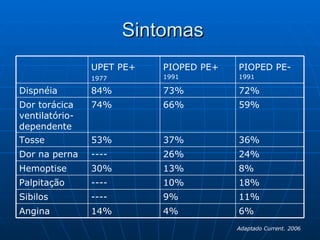
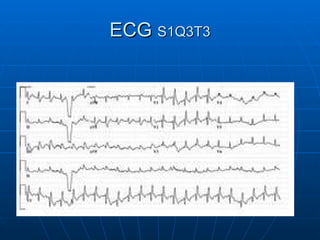
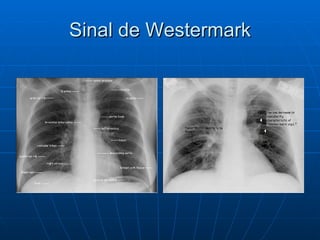
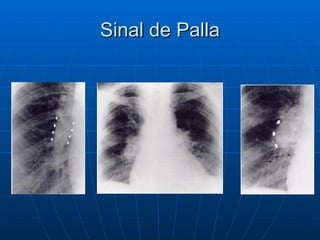
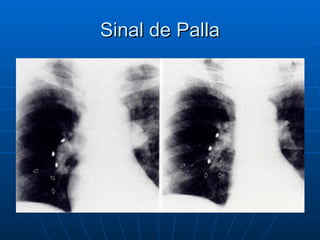
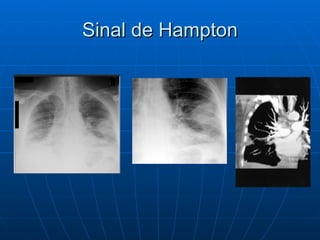
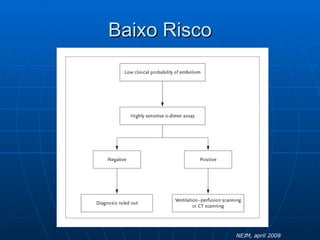
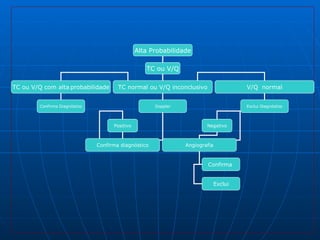
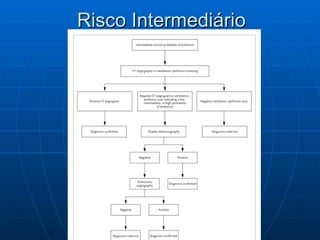
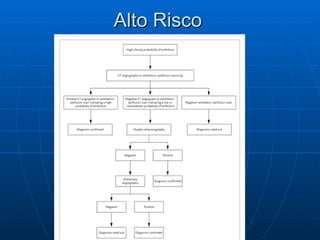
3) Os sintomas mais comuns são dor torácica e dispnéia, mas pode ser assintomático em até 50% dos casos,