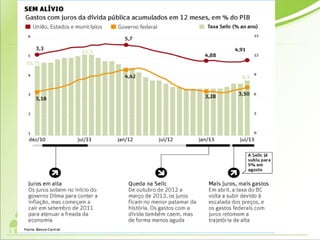
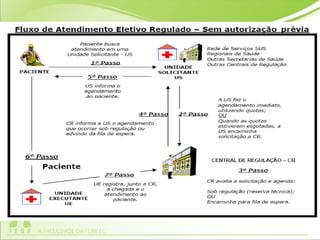
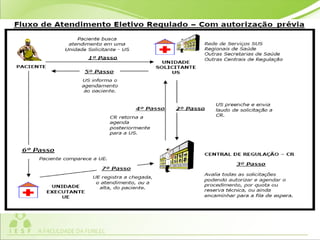
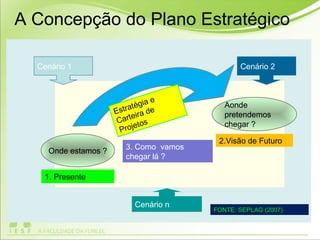
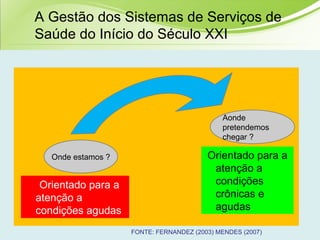
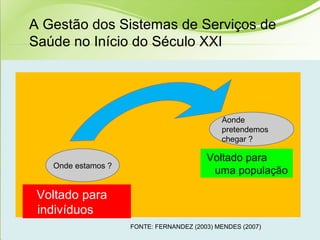
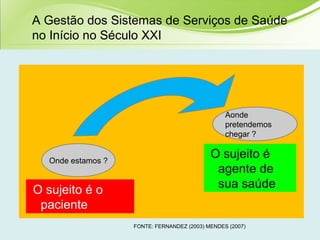
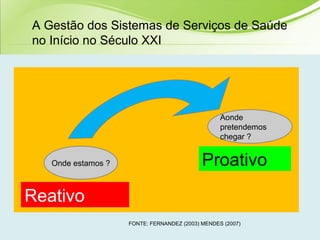
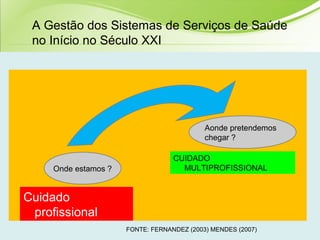
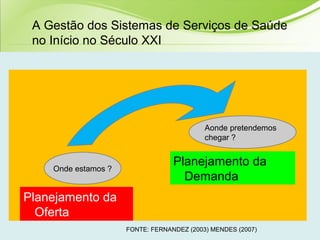
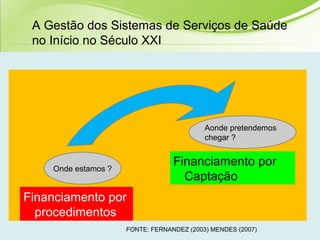
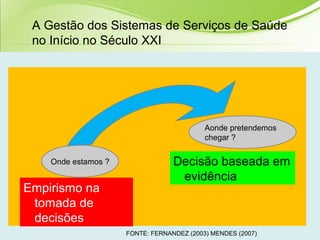
O documento discute os conceitos e práticas de auditoria no Sistema Único de Saúde brasileiro. Aborda os tipos de auditoria realizados na atenção primária, secundária e terciária, além da auditoria de gestão e recursos financeiros. Também apresenta os requisitos para implantação de um sistema de auditoria e conceitos gerais sobre regulação em saúde.