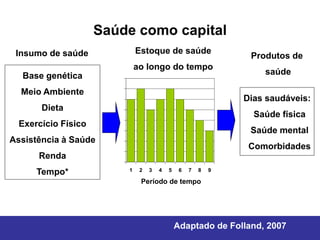
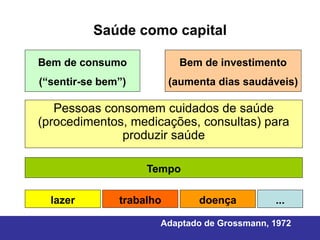
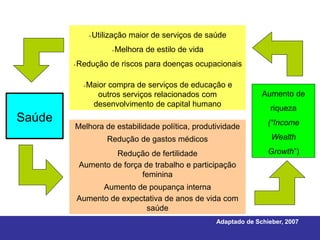
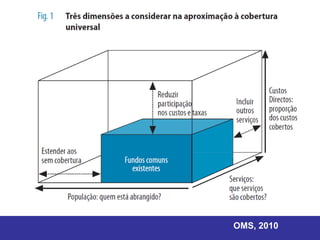
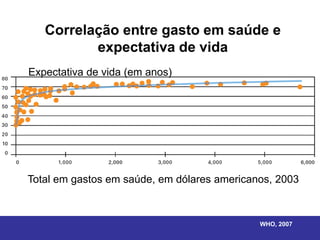
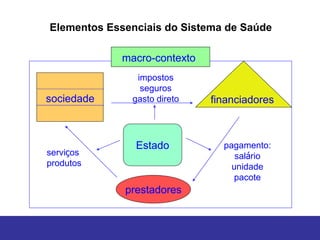
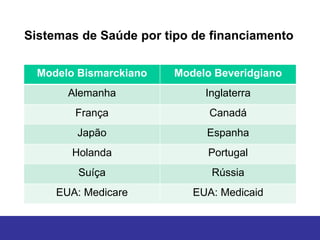
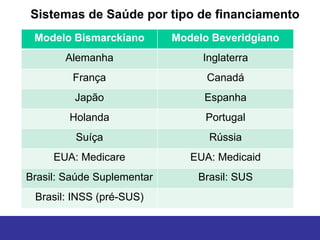
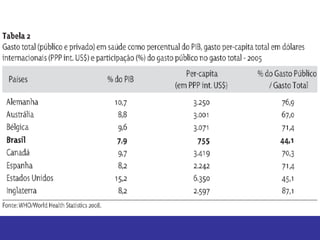
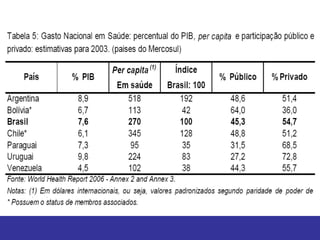
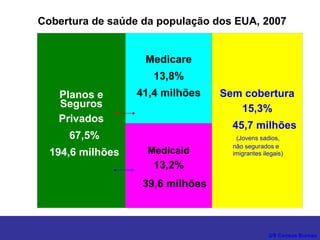
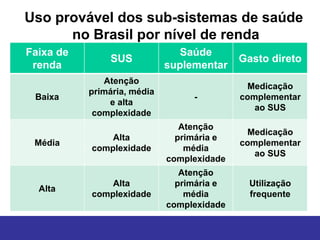
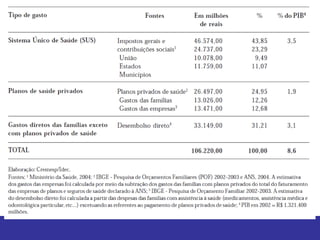
O documento discute os conceitos básicos de economia da saúde e elementos essenciais dos sistemas de saúde no mundo. Ele também analisa os modelos de financiamento da saúde, incluindo os sistemas de saúde dos EUA, Canadá e outros países. Finalmente, examina os benefícios de investir em saúde do ponto de vista econômico.