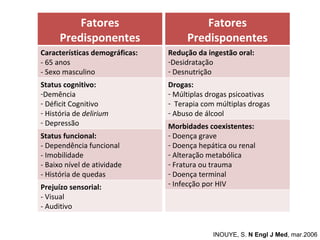
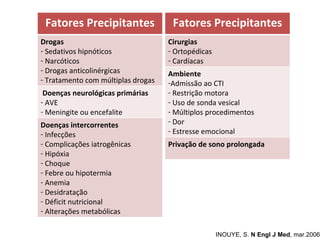
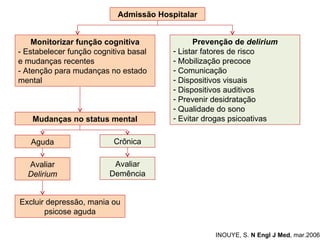
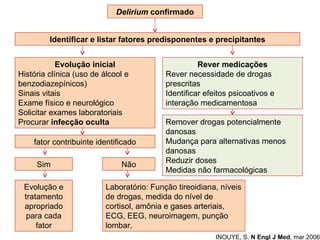
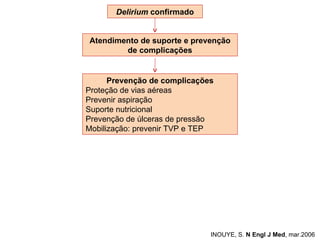
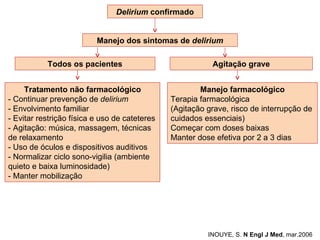
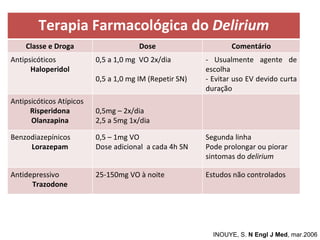
O documento discute o estado confusional agudo (delirium) em idosos. Apresenta fatores de risco predisponentes e precipitantes para o delirium, métodos de diagnóstico e abordagens para prevenção e tratamento, incluindo intervenções não farmacológicas e opções farmacológicas.