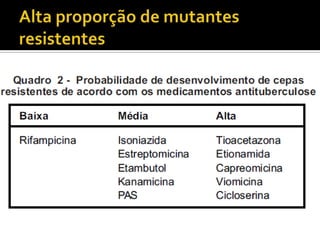
O documento discute o tratamento da tuberculose, incluindo as características do Mycobacterium tuberculosis que tornam o tratamento desafiador, como seu crescimento lento e alta taxa de mutação. Também descreve as mudanças recentes no tratamento, incluindo a adição do etambutol e a combinação dos quatro medicamentos em uma única pílula durante a fase intensiva.