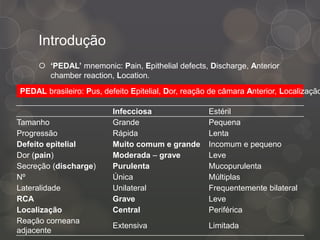
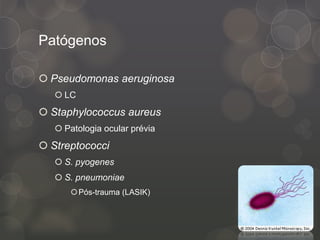
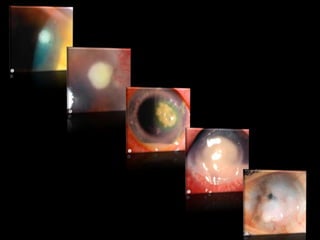
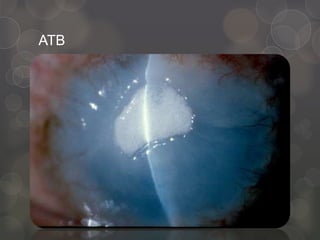
O documento discute a ceratite bacteriana, fornecendo detalhes sobre sintomas, sinais, fatores de risco, patógenos comuns, investigação, tratamento e falha do tratamento. O PEDAL brasileiro resume os principais pontos da doença: Pus, defeito Epitelial, Dor, reação de câmara Anterior, Localização. O tratamento envolve antibióticos tópicos ou sistêmicos dependendo da gravidade, além de midriáticos e medidas para promover a reepitelização da córnea.