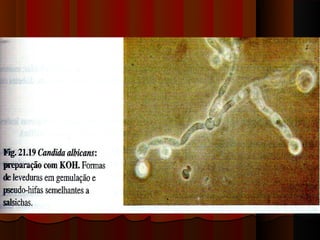
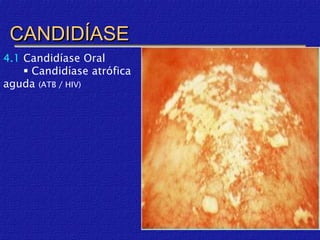
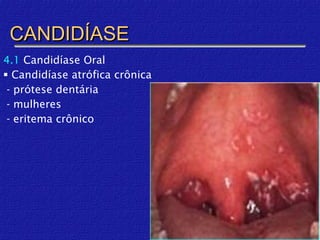
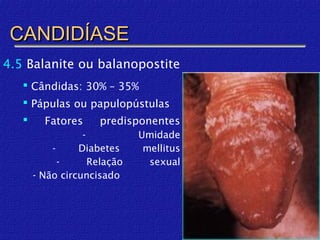
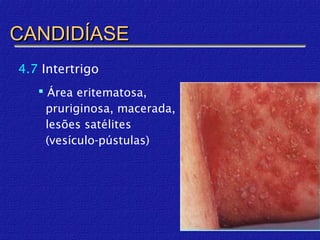
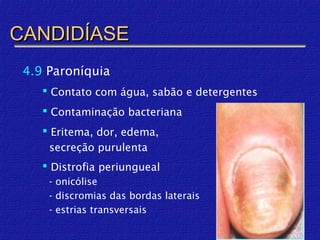
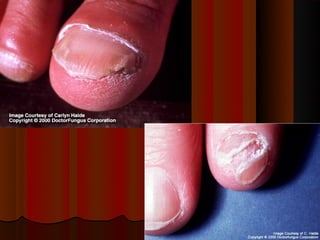
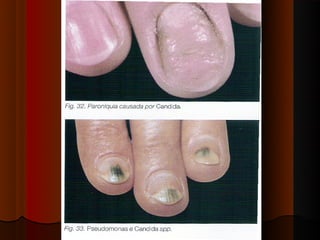
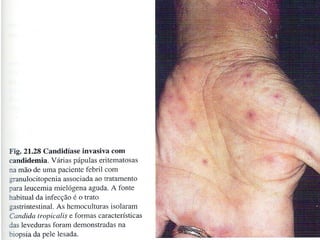
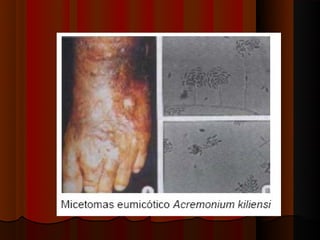
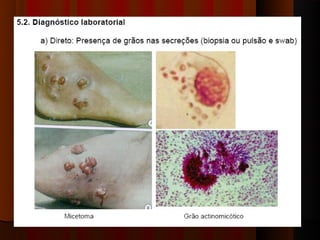
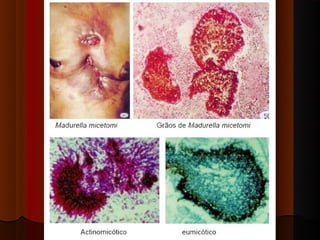
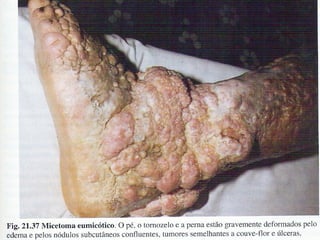
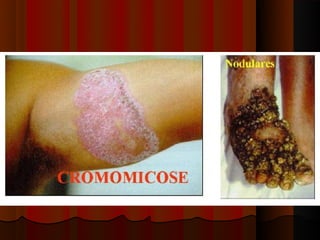
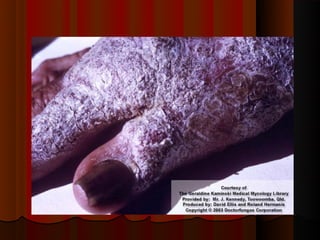
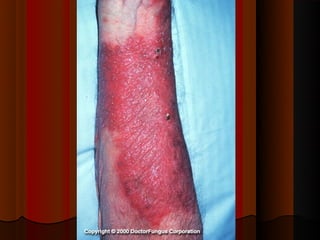
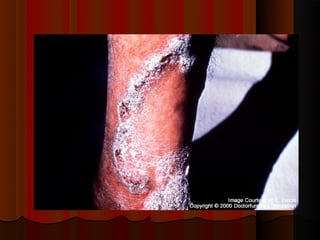
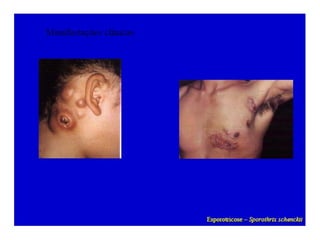
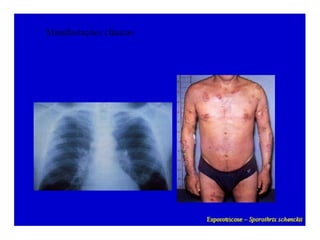
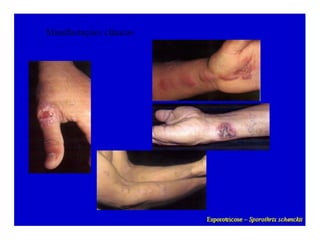
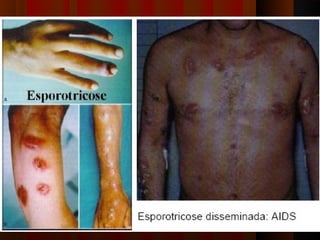
O documento classifica e descreve as micoses superficiais, incluindo:
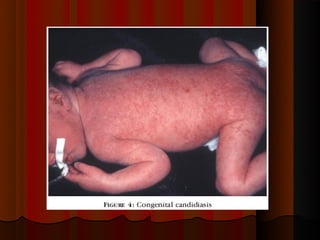
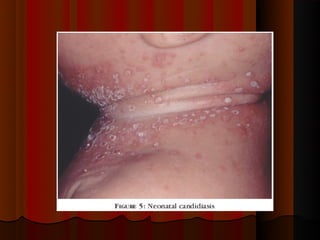
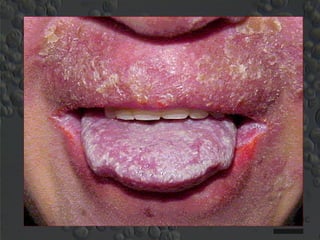
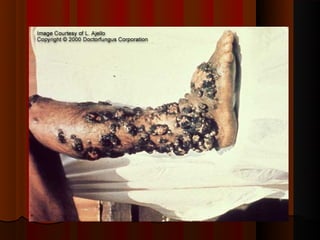
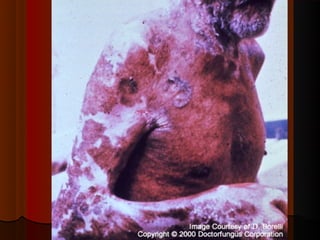
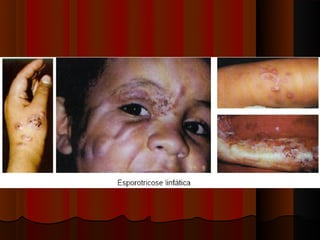
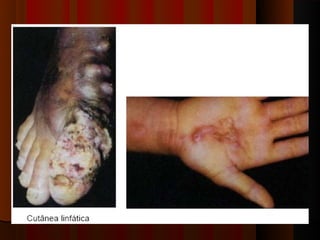
1) Micoses superficiais são causadas por fungos que vivem na pele superficial sem poder de queratólise. Incluem piedras e pitiríase versicolor.
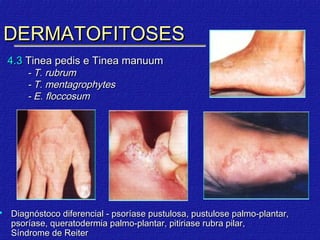
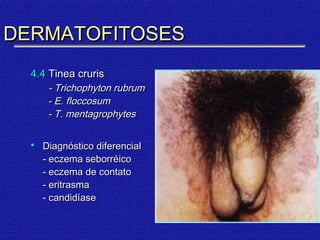
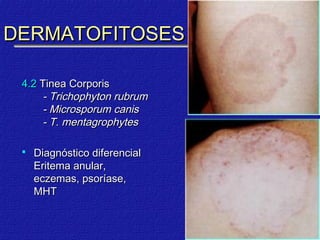
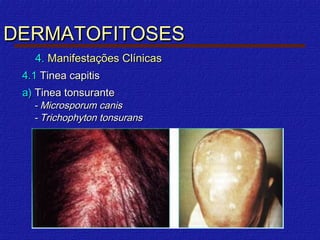
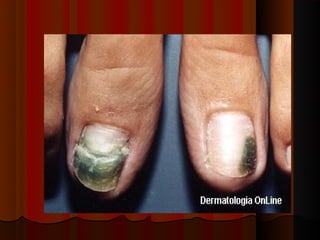
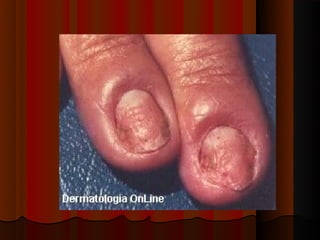
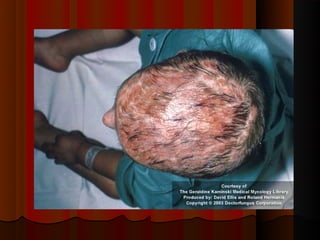
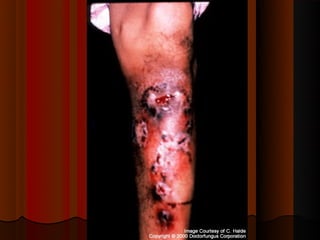
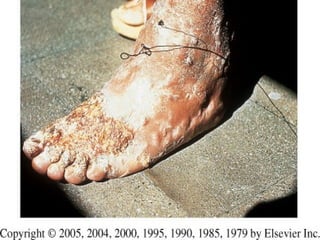
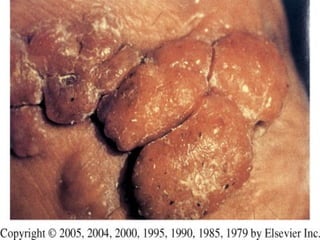
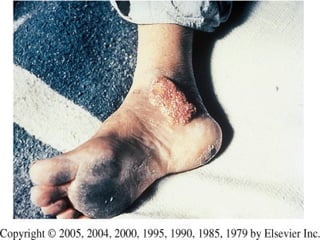
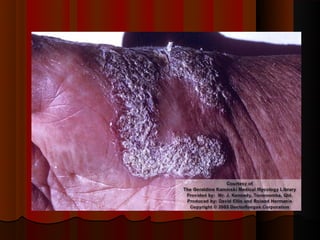
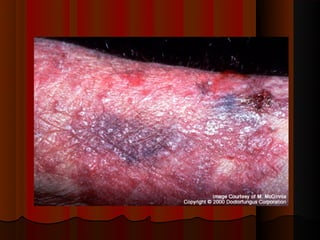
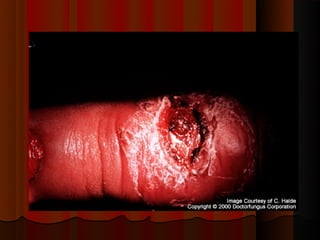
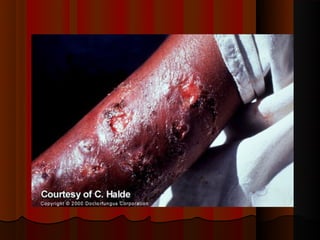
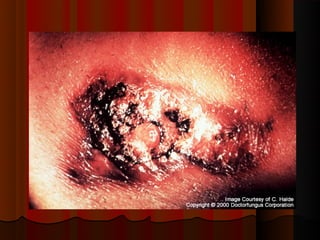
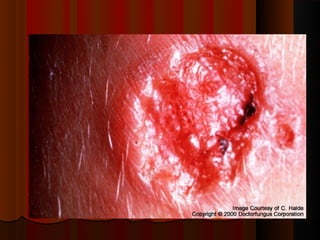
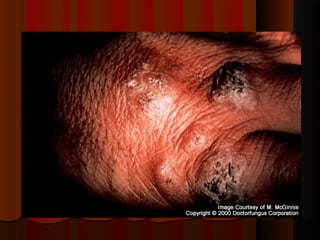
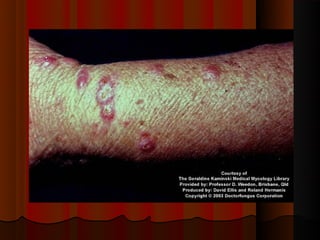
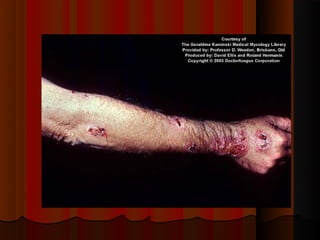
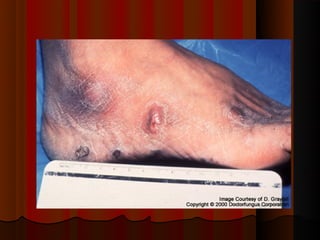
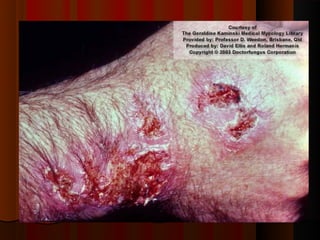
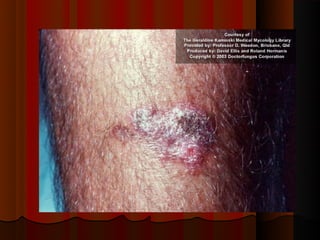
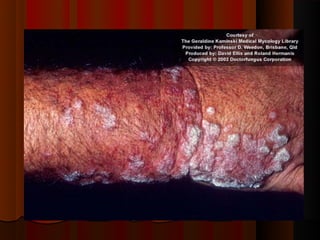
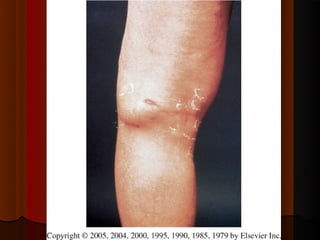
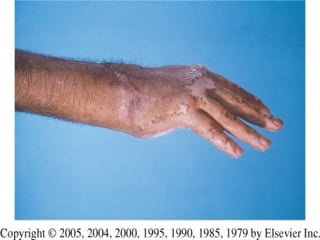
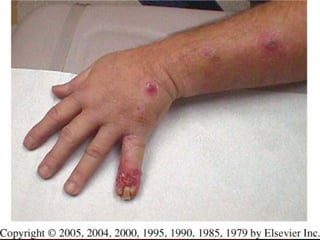
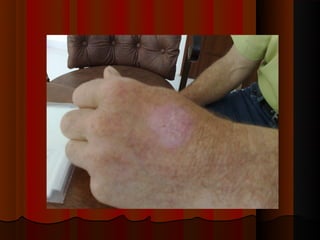
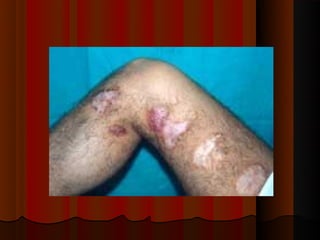
2) Dermatofitose envolvem pelos, pele e unhas, transmitidas por contato, incluindo gêneros Trichophyton, Microsporum e Epidermophyton.
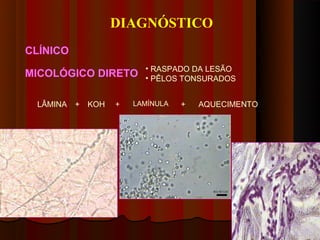
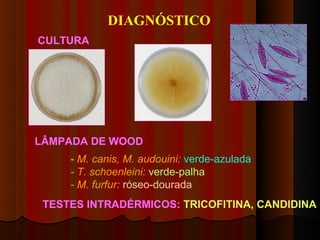
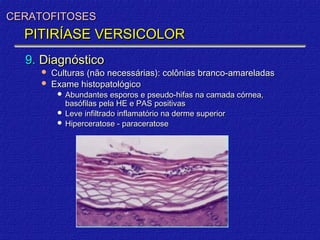
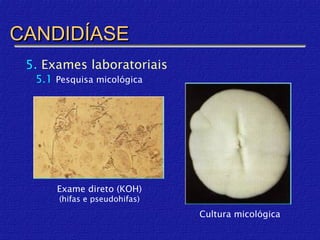
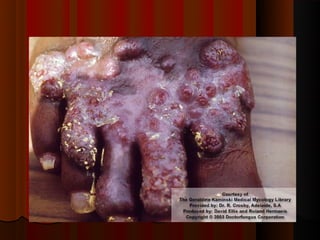
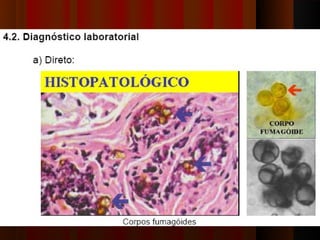
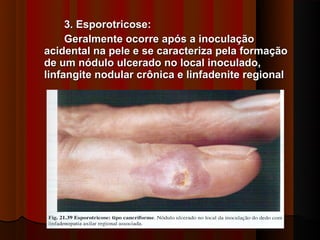
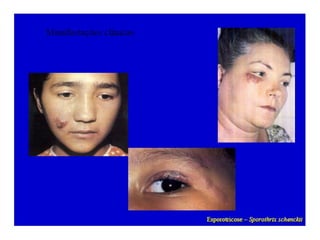
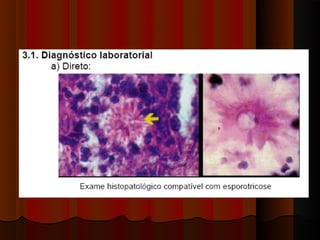
3) Diagnóstico inclui exame direto, cultura, luz de Wood e histopatológico