Lepra 8 b kathleen kesia jennyfer lohanna
- 1. lepra
- 2. trasmissão • A lepra é transmitida por gotículas de saliva. O bacilo Mycobacterium leprae é eliminado pelo aparelho respiratório da pessoa doente na forma de aerossol durante o ato de falar, espirrar, tossir ou beijar. Quase sempre ocorre entre contatos domiciliares, geralmente indivíduos que dormem num mesmo quarto. • A contaminação se faz por via respiratória, pelas secreções nasais ou pela saliva, mas é muito pouco provável a cada contato. A incubação, excepcionalmente longa (vários anos), explica por que a doença se desenvolve mais comumente em indivíduos adultos, apesar de que crianças também podem ser contaminadas (a alta prevalência de lepra em crianças é indicativo de um alto índice da doença em uma região). • Noventa por cento (90%) da população exposta à bactéria tem resistência ao bacilo de Hansen (M. leprae), causador da lepra e conseguem controlar a infecção sem sintomas. As formas contagiantes são a lepromatosa/virchowiana/multibacilar e a limítrofe/boderline. Após 15 dias de tratamento os portadores já não transmitem mais a lepra.
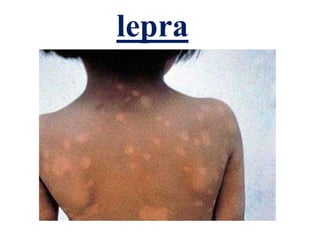
- 3. Sintomas e sinais Essa bactéria, assim como o da tuberculose, é bastante lento para se reproduzir a ponto de causar sintomas, de modo que o tempo de incubação após a infecção é de 2 a 7 anos. Um dos primeiros efeitos da lepra, devido ao acometimento dos nervos, é a supressão da sensação térmica, ou seja, a incapacidade de diferenciar entre o frio e o quente no local afetado. Mais tardiamente pode evoluir para diminuição da sensação de dor no local. A lepra indeterminada é a forma inicial da doença, e consiste na maioria dos casos em manchas de coloração mais clara que a pele ao redor, podendo ser discretamente avermelhada, com alteração de sensibilidade à temperatura, e, eventualmente, diminuição da sudorese sobre a mancha (anidrose). A partir do estado inicial, a lepra pode então permanecer estável (o que acontece na maior parte dos casos) ou pode evoluir para lepra tuberculóide ou lepromatosa, dependendo da predisposição genética particular de cada paciente. A lepra pode adotar também vários cursos intermediários entre estes dois tipos de lepra, sendo então denominada lepra dimorfa.
- 4. tratamento • Hoje em dia, a lepra é tratada com antibióticos, e esforços de Saúde Pública são dirigidos ao diagnóstico precoce e tratamento dos doentes, à ajuda com próteses aos pacientes curados e que sofreram mutilações e à prevenção voltada principalmente para evitar a disseminação. O tratamento é eminentemente ambulatorial. • Apesar de não mortal, a lepra pode acarretar invalidez severa e/ou permanente se não for tratada a tempo. O tratamento comporta diversos antibióticos, a fim de evitar selecionar as bactérias resistentes do germe. A OMS recomenda desde 1981 uma poliquimioterapia (PQT) composta de três medicamentos: a dapsona, a rifampicina e a clofazimina. Essa associação destrói o agente patogênico e cura o paciente. O tempo de tratamento oscila entre 6 e 24 meses, de acordo com a gravidade da doença. • Quando as lesões já estão constituídas, o tratamento se baseia, além da poliquimioterapia, em próteses, em intervenções ortopédicas, em calçados especiais, etc. Além disso, uma grande contribuição à prevenção e ao tratamento das incapacidades causadas pela lepra é a fisioterapia.