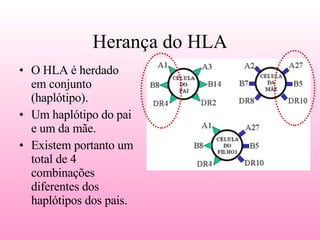
O documento discute a importância da compatibilidade entre doador e receptor no transplante de medula óssea para aumentar a sobrevida do enxerto. A tipagem tecidual é feita para determinar as especificidades HLA de cada indivíduo e encontrar a melhor combinação. Quando não há compatibilidade na família, bancos de medula óssea podem ajudar a encontrar um doador voluntário compatível.






















![Provas mais sensíveis e específicas: CM-T (HLA Classe I) CM-B (HLA Classe II) Tratamento do soro com agente redutor de IgM ( Ditiotreitol [DTT] ) Adição de Anti-Gamaglobulina ( AGH ) Citometria de fluxo... Análise da Reatividade contra Painel de Linfócitos ( PRA ) Testes de Histocompatibilidade no Transplante de Órgãos - Provas Cruzadas](https://image.slidesharecdn.com/ap15-tipagem-hla-1221053143850883-9/85/Ap15-Tipagem-HLA-24-320.jpg)

