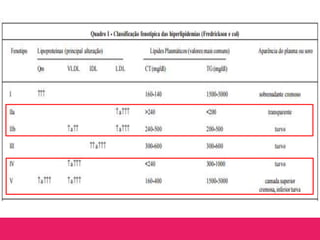
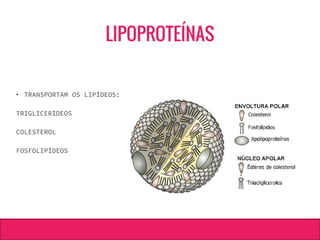
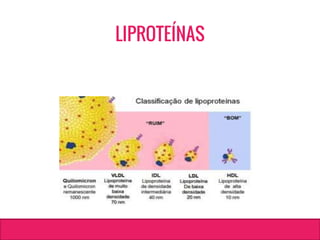
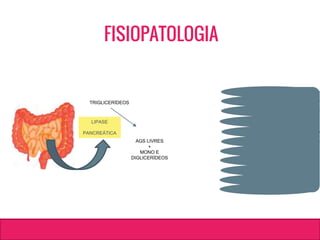
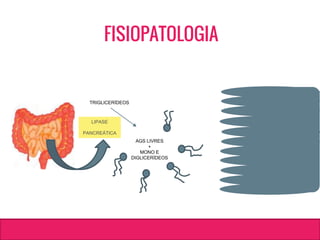
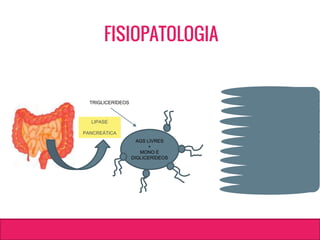
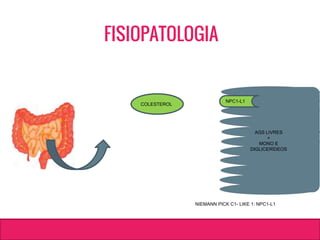
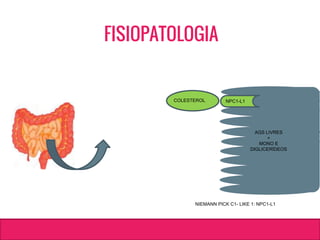
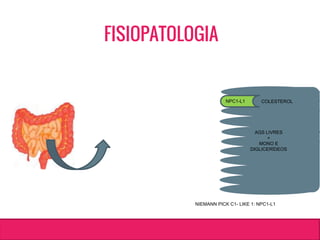
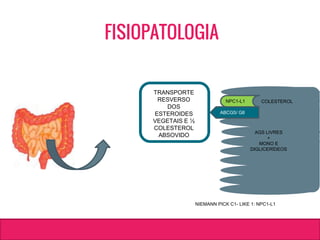
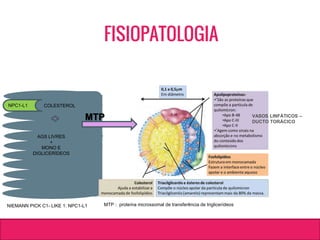
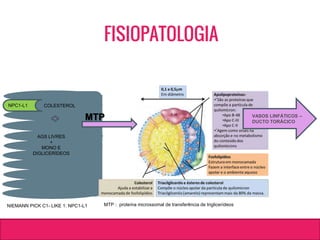
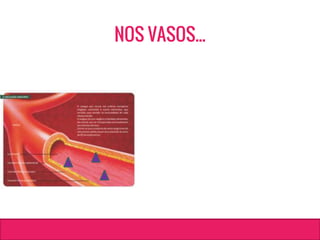
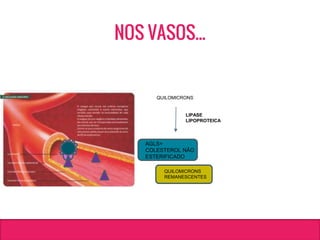
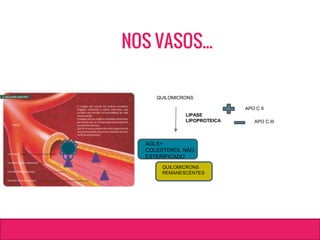
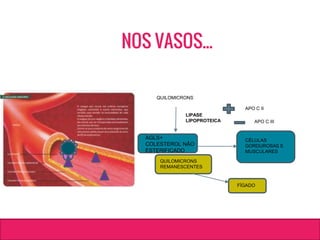
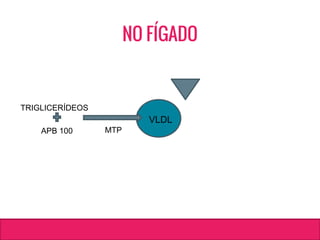
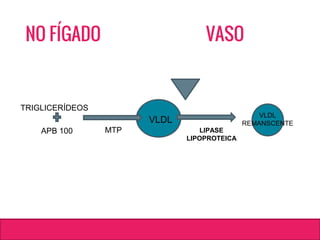
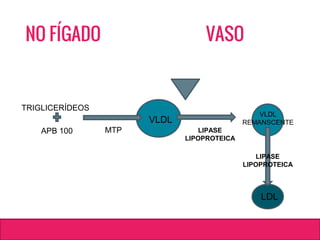
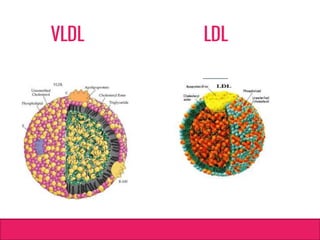
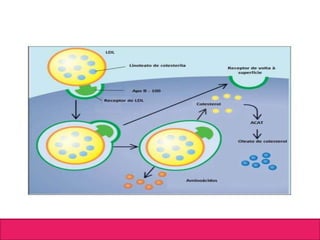
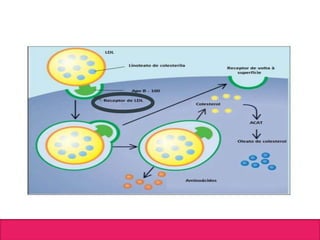
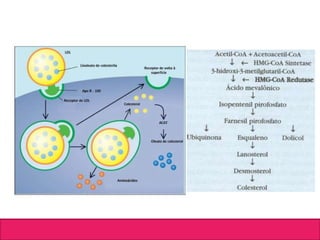
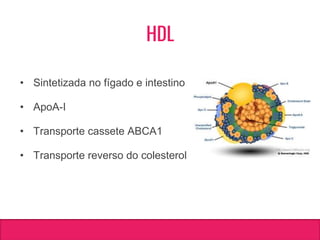
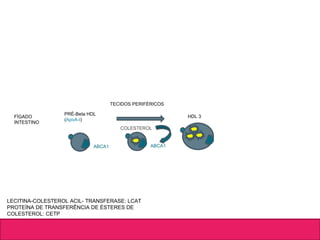
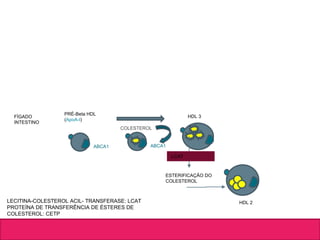
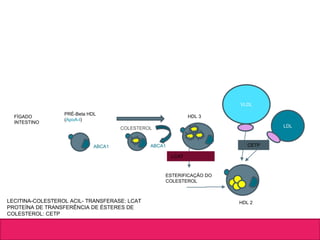
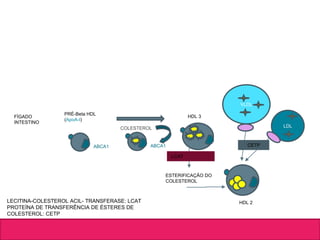
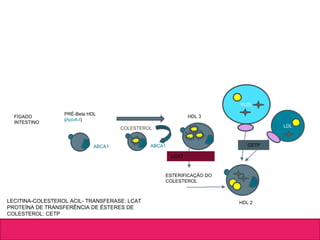
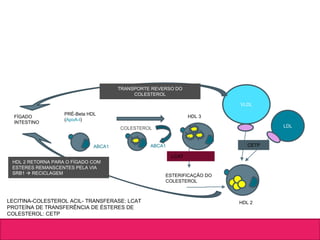
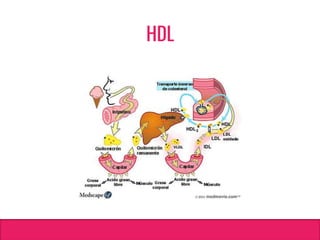
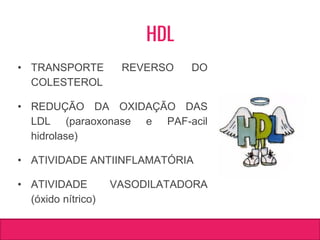
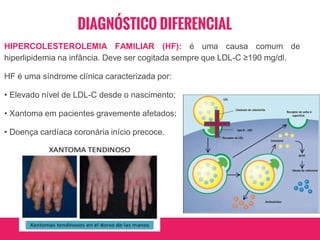
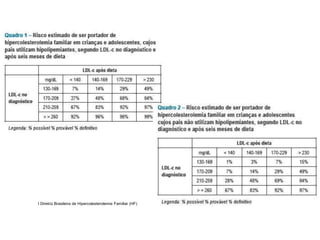
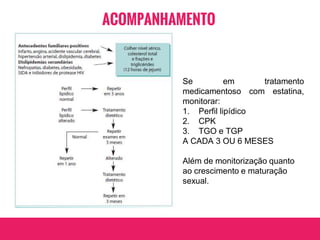
O documento aborda dislipidemias na infância, discutindo a importância da triagem e identificação precoce para reduzir riscos cardiovasculares. Detalha casos clínicos, etiologias, diagnóstico diferencial, e diretrizes de tratamento, incluindo mudanças no estilo de vida e opções medicamentosa. A prevalência e a gravidade da dislipidemia na infância são ressaltadas, com foco na necessidade de monitorar o perfil lipídico e considerar causas secundárias.