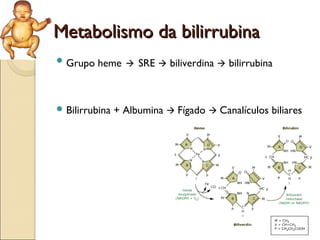
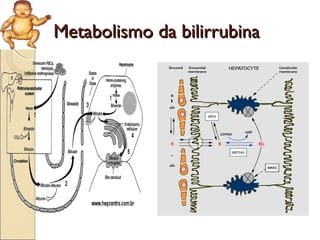
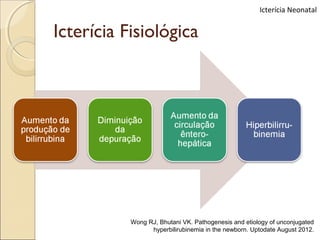
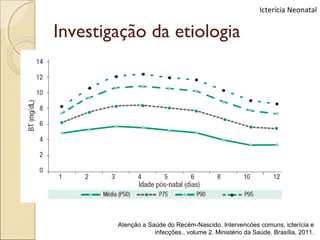
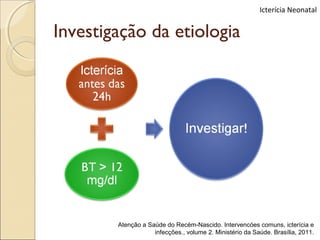
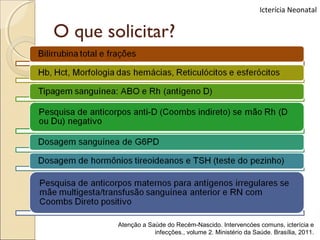
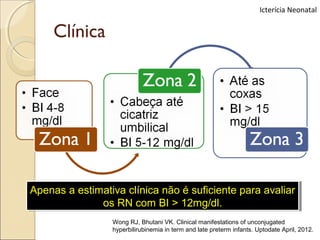
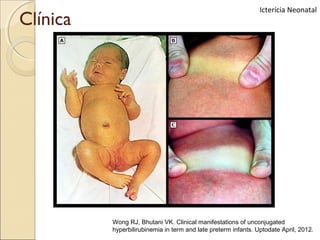
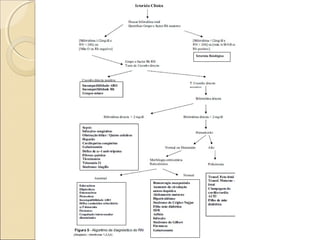
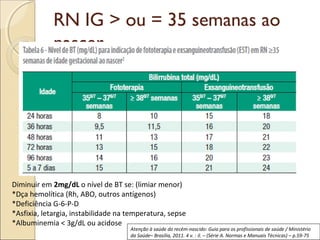
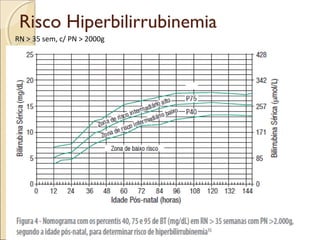
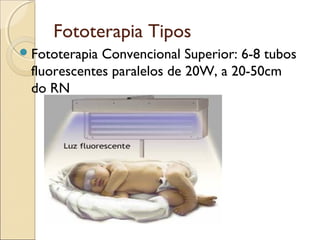
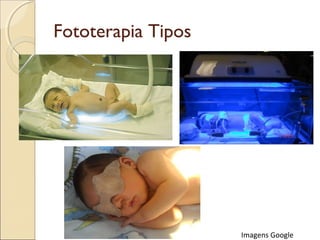
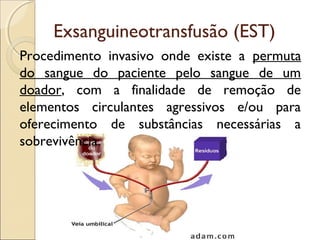
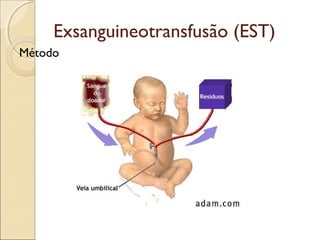
O documento apresenta um caso clínico de um recém-nascido com icterícia neonatal, discutindo a fisiopatologia, causas e implicações clínicas da hiperbilirrubinemia. Detalha o tratamento, incluindo fototerapia e exsanguineotransfusão, e destaca a importância de monitorar os níveis de bilirrubina e os fatores de risco associados. A icterícia é descrita como uma condição comum em neonatos, frequentemente relacionada à imaturidade do metabolismo da bilirrubina.