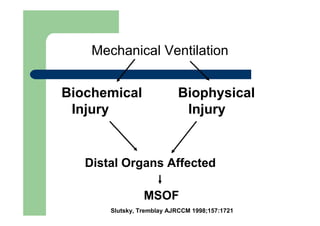
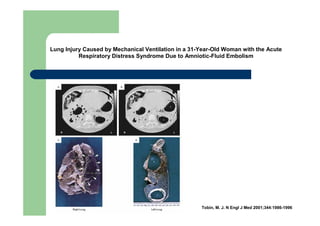
Este documento discute disfunção respiratória (pulmonar) grave. Em 3 frases:
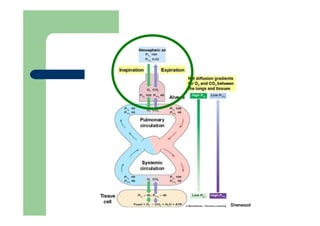
1) A disfunção respiratória ocorre quando o sistema respiratório não consegue manter os níveis normais de oxigênio e gás carbônico no sangue.
2) Ela pode ser classificada como tipo I (hipoxêmica) ou tipo II (hipercápnica) dependendo dos níveis de oxigênio e gás carbônico no sangue.
3) O diagnóstico é feito através de

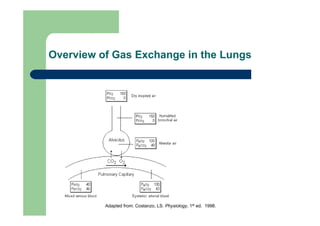





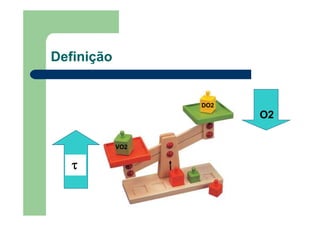
![Transporte de oxigênio (DO2)
TO2 = DC x CaO2
CaO2 = (1,36 x Hb x SaO2) + (0,003 x PaO2)
TO2 = DC x [(1,36 x Hb x SaO2) + (0,003 x PaO2)]](https://image.slidesharecdn.com/disfunorespiratria-120704080859-phpapp02/85/Disfuncao-respiratoria-17-320.jpg)
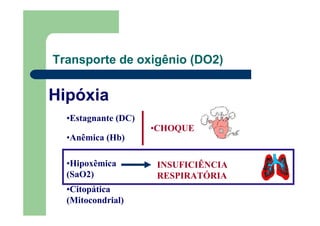




![Diferença alvéolo-arterial de oxigênio
P(A-a)O2 = [FiO2 (PB-47) – (PaCO2/R) – PaO2]
FiO2 = fração inspirada de oxigênio.
PB = pressão barométrica local.
47 mmHg = pressão de vapor de água nas vias aéreas
R = quociente respiratório,
PaCO2 e PaO2 = gases arteriais
o gradiente alveolo-arterial de oxigênio é, normalmente,
pequeno, entre 5 e 10 mmHg, alargando-se na presença
de IR](https://image.slidesharecdn.com/disfunorespiratria-120704080859-phpapp02/85/Disfuncao-respiratoria-24-320.jpg)





![Hypoxemia - Etiologies
PaO2 = [FIO2 (PI – PH2O)] – (PaCO2 / RQ) – (A-a gradient)
↑ A-a gradient ↓ FIO2
V/Q mismatch Suffocation
COPD
Pulmonary embolus
Pneumonia
↓ PI
Pulmonary edema
High altitude
Anatomic shunt
Right to left intracardiac shunts
Pulmonary AVMs
Impaired diffusion
Emphysema ↑ PaCO2
Pulmonary fibrosis As above](https://image.slidesharecdn.com/disfunorespiratria-120704080859-phpapp02/85/Disfuncao-respiratoria-30-320.jpg)
![P(A-a)O2 = [FiO2 (PB-47) – (PaCO2/R) – PaO2]
O cálculo do gradiente alveolo-arterial de
oxigênio permite diferenciar os tipos de IR.
Hipoxemia com gradiente aumentado indica
defeito nas trocas alveolo-capilares e aponta
para IR tipo I.
Hipoxemia com gradiente normal é compatível
com hipoventilação alveolar (IR tipo II).](https://image.slidesharecdn.com/disfunorespiratria-120704080859-phpapp02/85/Disfuncao-respiratoria-31-320.jpg)

















![DIAGNÓSTICO
PaO2/FiO2 inferior a 300
Estimativa da PaO2 prevista para a idade,
pode ser:
PaO2 = [ 96,2 - (0,4 X idade em anos) ]
P(A-a)O2 média, prevista para a idade pode
ser estimada pela fórmula:
P(A-a)O2 = [(idade em anos/4) + 4]](https://image.slidesharecdn.com/disfunorespiratria-120704080859-phpapp02/85/Disfuncao-respiratoria-53-320.jpg)