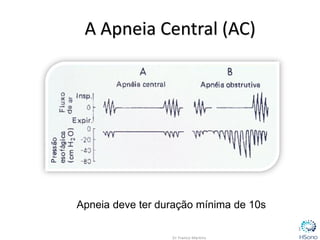
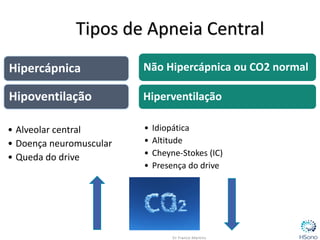
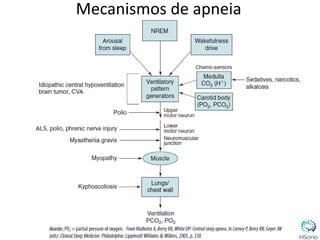
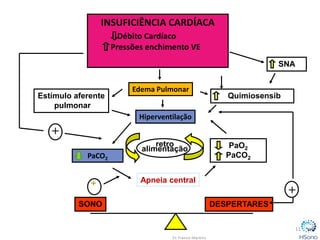
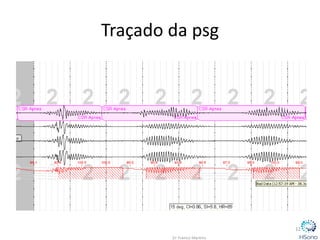
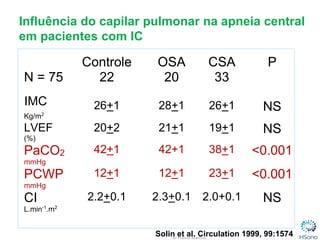
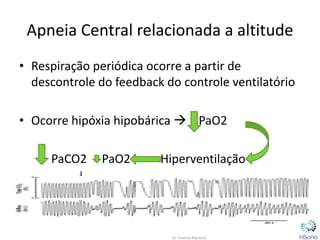
O documento classifica e descreve os diferentes tipos de apneia central de acordo com a Classificação Internacional de doenças do sono. A principal forma é a apneia central do tipo Cheyne-Stokes, relacionada à insuficiência cardíaca congestiva, caracterizada por padrões respiratórios crescendo e decrescendo com duração maior que 40 segundos. O tratamento padrão envolve a otimização do tratamento para insuficiência cardíaca e o uso de servoventilador ou CPAP para normalizar a ventilação noturna.