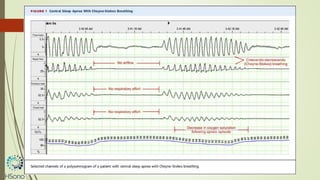
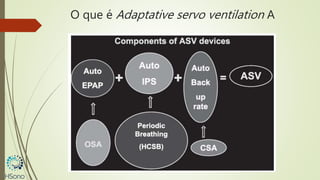
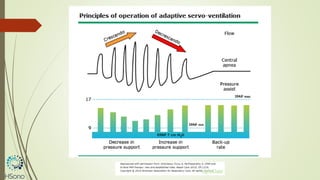
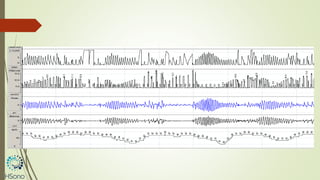
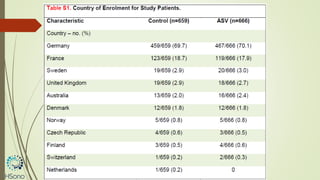
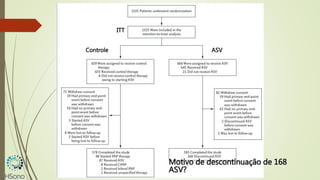
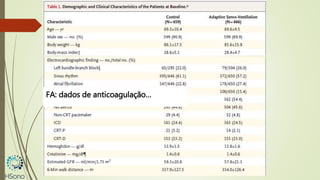
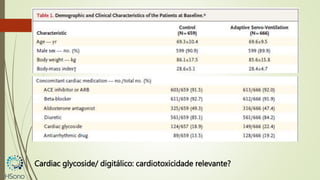
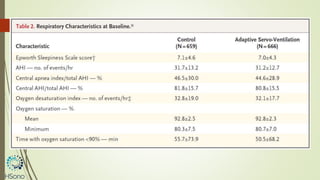
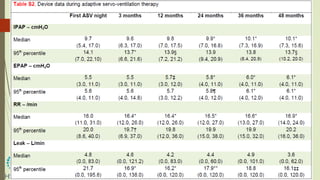
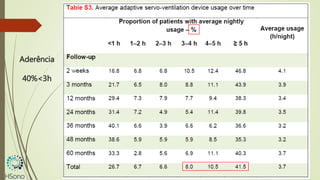
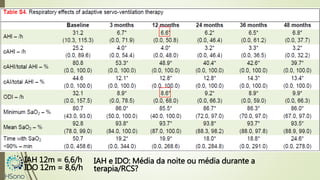
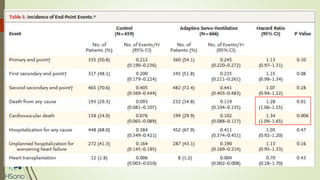
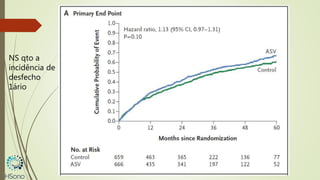
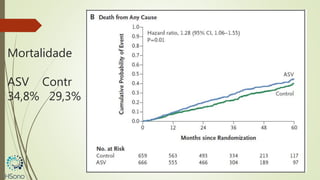
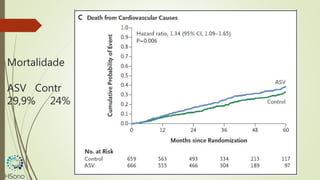
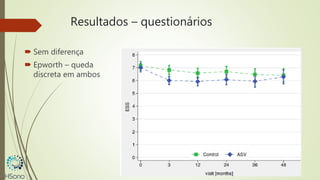
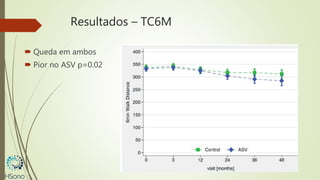
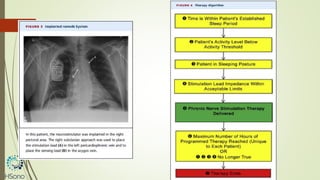
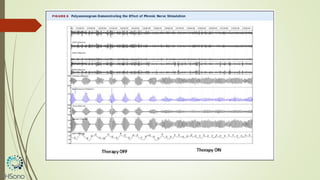
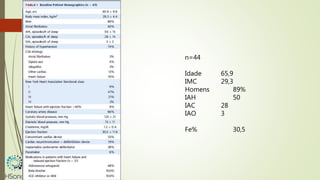
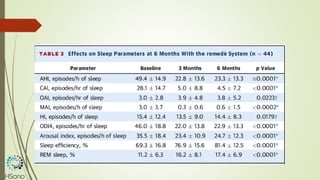
O documento discute a apneia central do sono em pacientes com insuficiência cardíaca sistólica, destacando que essa condição está associada a um aumento da mortalidade e desfechos adversos. A terapia com ventilação adaptativa servo (ASV) foi analisada em um estudo multicêntrico, que mostrou um aumento de 34% no risco de morte cardiovascular em comparação ao controle, sem benefícios claros na qualidade de vida ou sintomas. Conclui-se que a utilização da ASV não é recomendada fora de contextos de pesquisa para essa população.