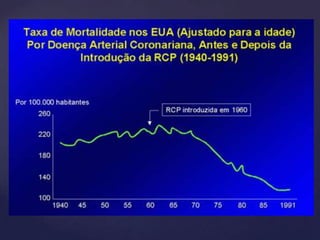
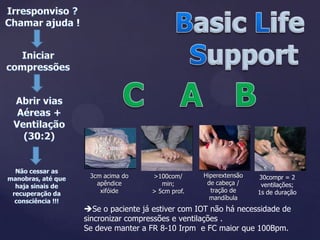
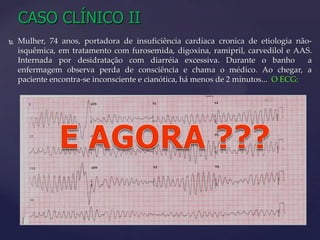
Este documento resume as principais alterações nas diretrizes de RCP de 2020, incluindo: 1) maior ênfase nas compressões torácicas profundas e rápidas e desfibrilação precoce; 2) não recomendação do uso de atropina e pressão na cartilagem cricoide; 3) cuidados pós-ressuscitação como evitar hiperventilação e induzir hipotermia terapêutica.