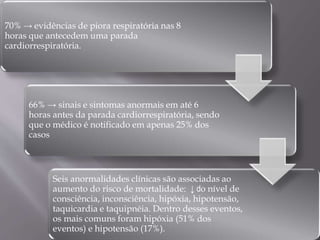
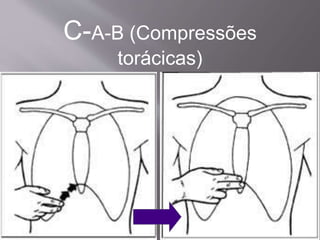
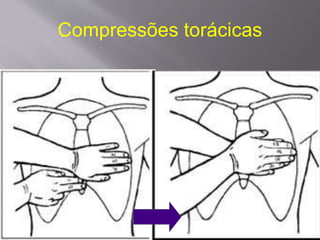
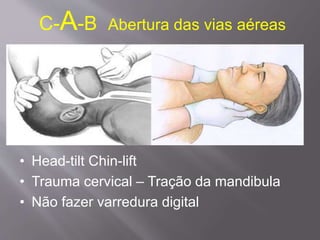
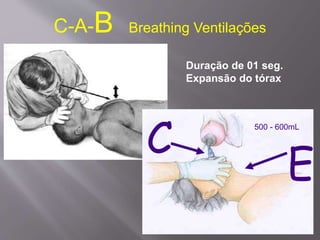
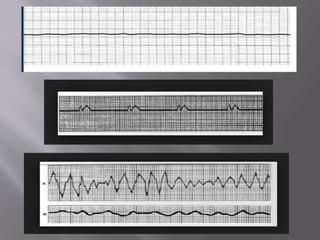
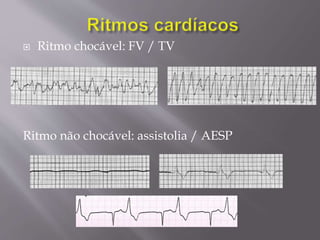
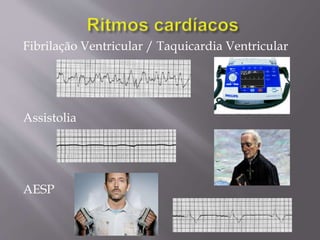
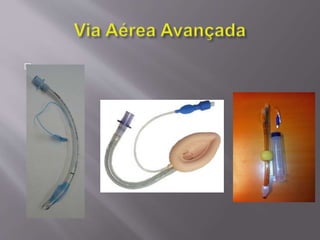
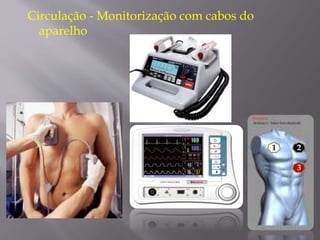
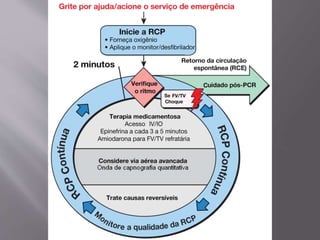
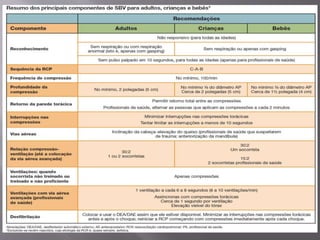
O documento aborda as diretrizes e procedimentos para ressuscitação cardiopulmonar (RCP) em casos de parada cardiorrespiratória (PCR), enfatizando a importância do treinamento de equipes de suporte avançado de vida e a rapidez nas intervenções. Destaca que a cada minuto sem manobras, a chance de reversão da PCR diminui em 10%, e a desfibrilação precoce pode ter sucesso entre 40 a 70%. O uso sistemático de compressões torácicas e a administração adequada de medicamentos são cruciais para a eficácia do tratamento durante uma PCR.