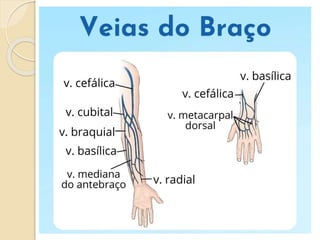
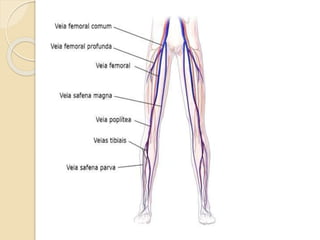
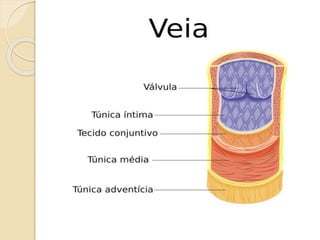
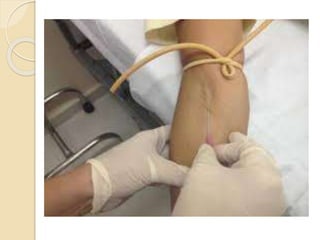
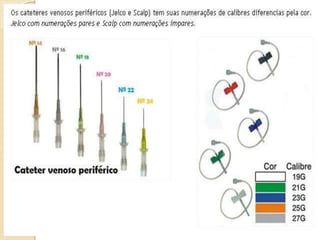
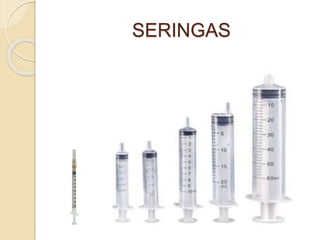
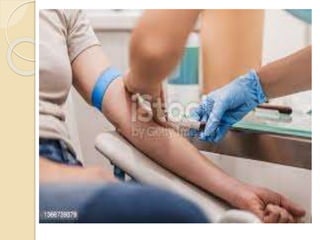
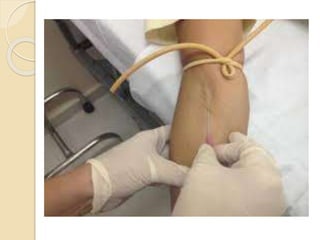
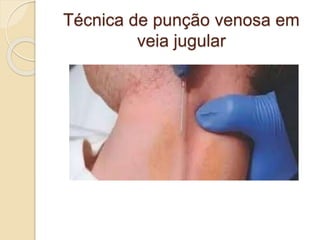
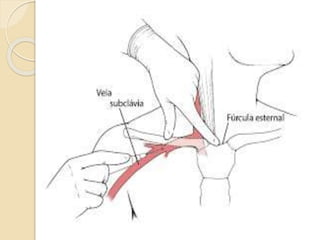
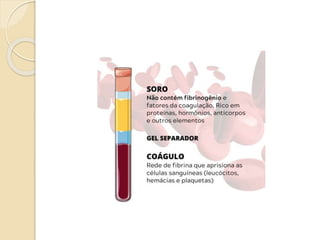
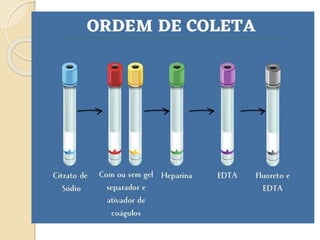
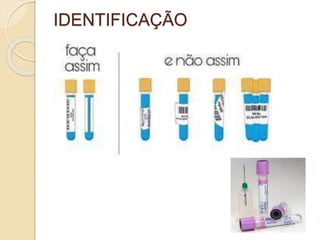
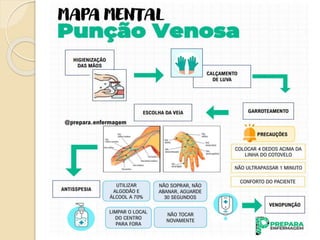
O documento discute punção venosa, incluindo a anatomia do sistema venoso, equipamentos necessários, técnicas de punção e cuidados com o paciente. É descrito o sistema venoso superficial e profundo, com foco nas veias mais comumente usadas em punção, e os materiais essenciais como agulhas, cateteres e seringas.