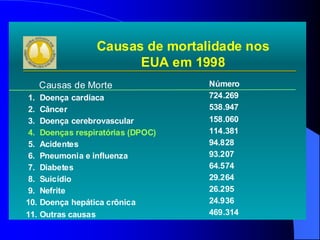
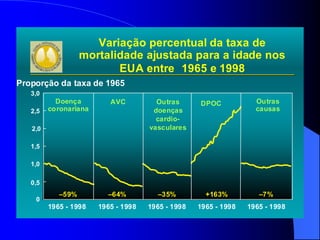
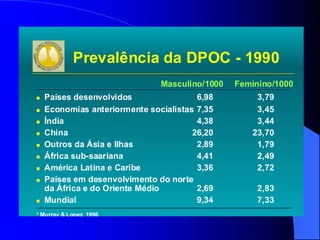
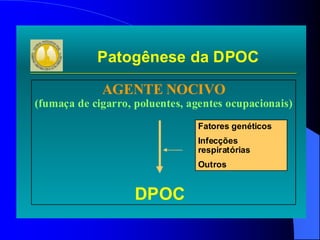
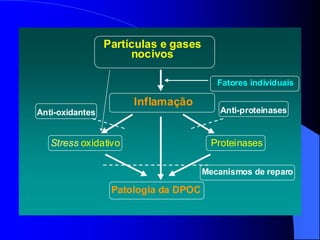
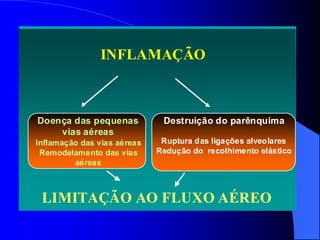
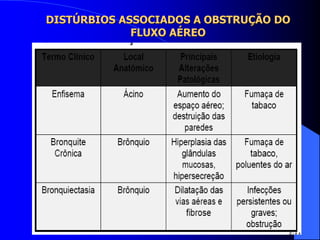
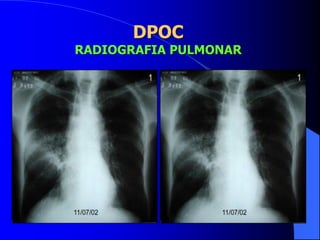
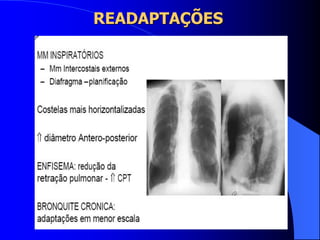
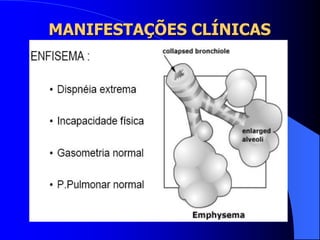
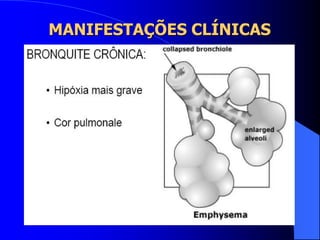
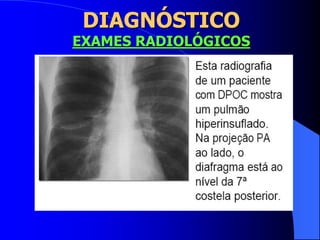
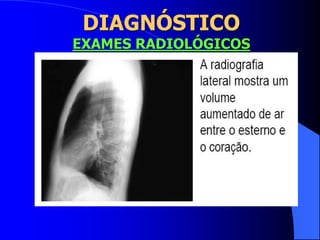
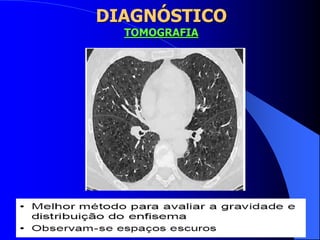
O documento discute as doenças pulmonares obstrutivas crônicas (DPOC) e as doenças pulmonares restritivas. A DPOC agrupa condições como bronquite crônica e enfisema pulmonar que causam obstrução das vias aéreas, enquanto as doenças restritivas como fibrose pulmonar e sarcoidose causam restrição pulmonar. O documento fornece detalhes sobre a epidemiologia, patogênese, manifestações clínicas, diagnóstico e tratamento dessas con