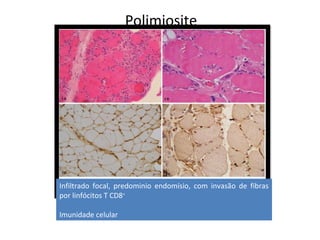
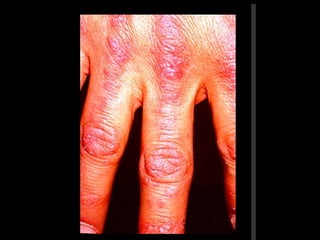
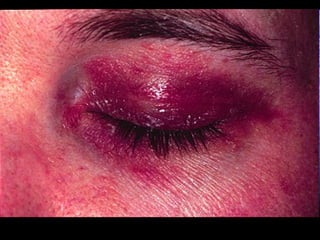
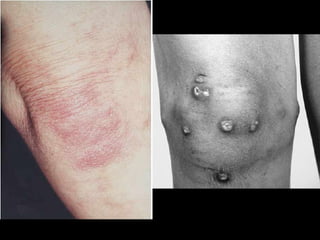
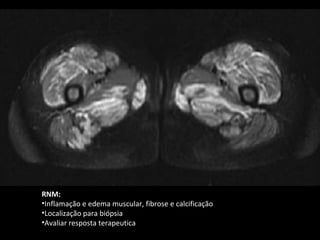
1) O documento discute as polimiosite e dermatomiosite, doenças inflamatórias musculares caracterizadas por inflamação da musculatura estriada.
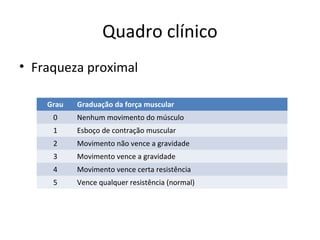
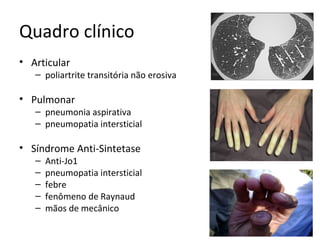
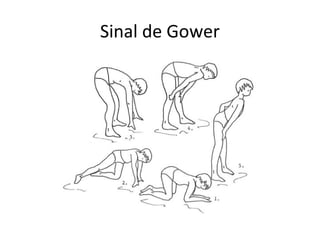
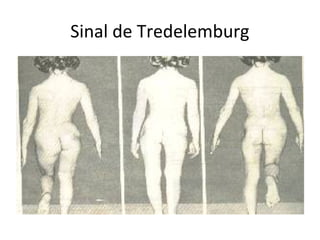
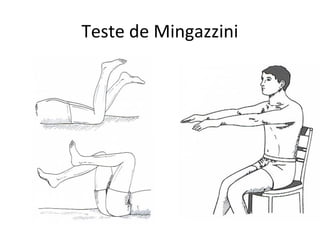
2) Os principais sintomas incluem fraqueza muscular proximal, alterações dermatológicas e comprometimento de outros órgãos.
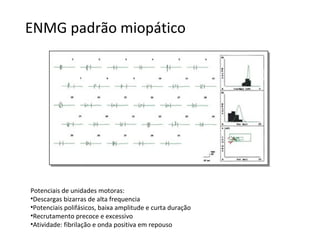
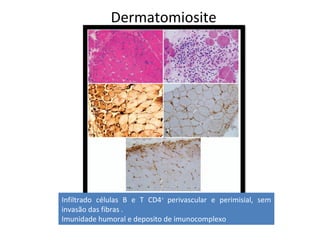
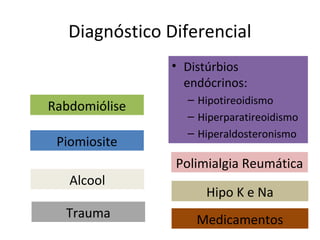
3) O diagnóstico é baseado em critérios clínicos, exames laboratoriais e histopatológicos, com tratamento focado em corticoides e imunossupressores.