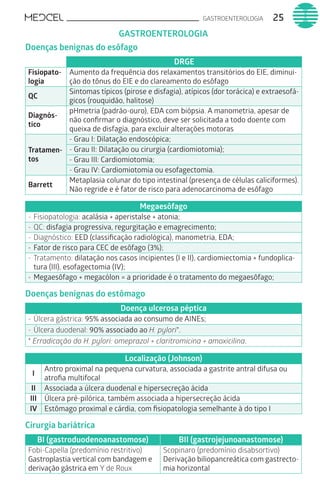
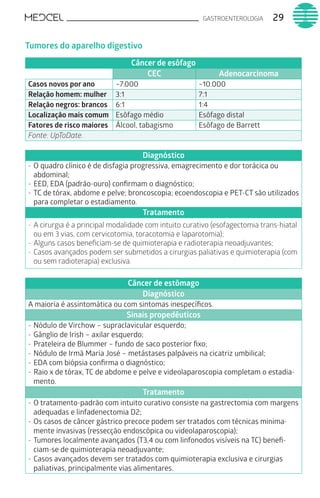
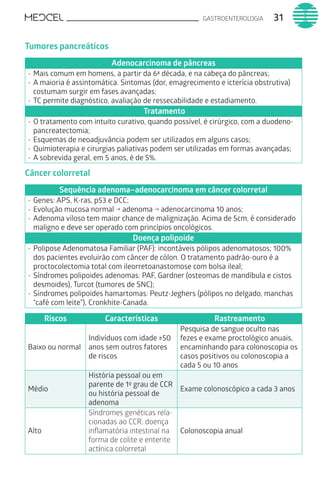
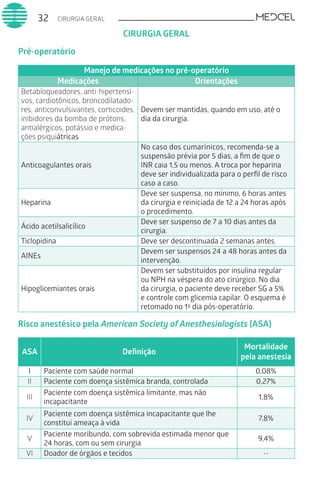
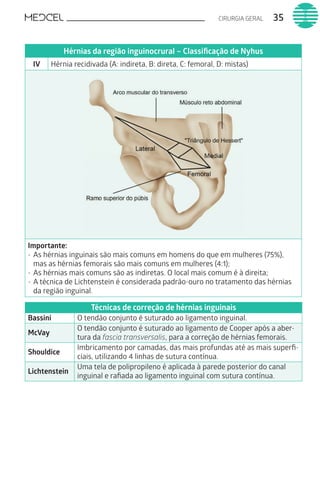
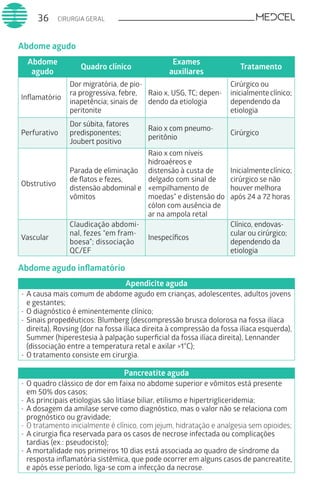
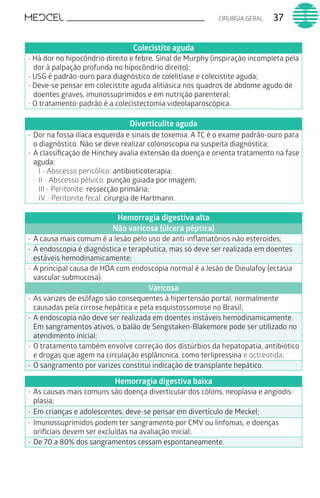
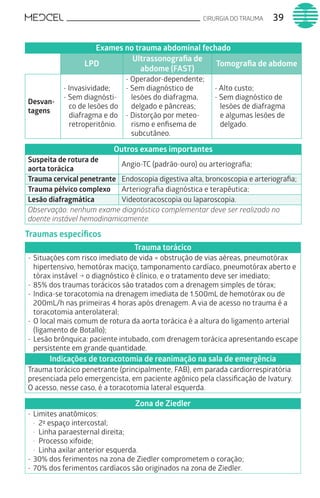
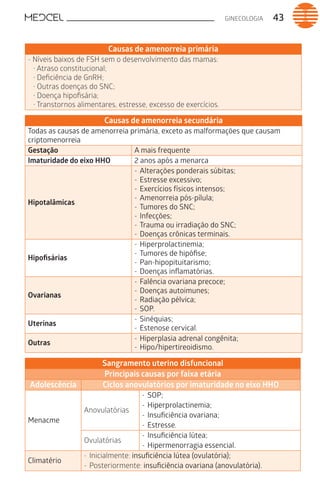
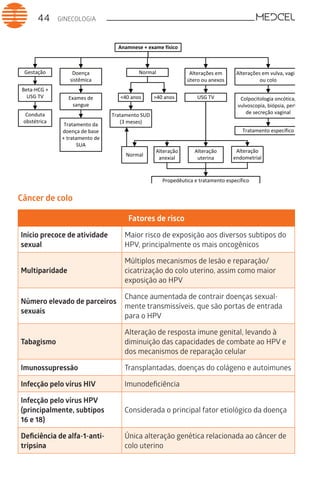
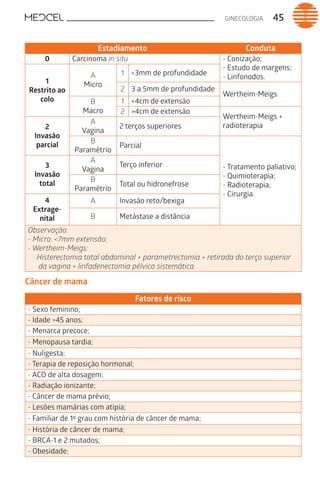
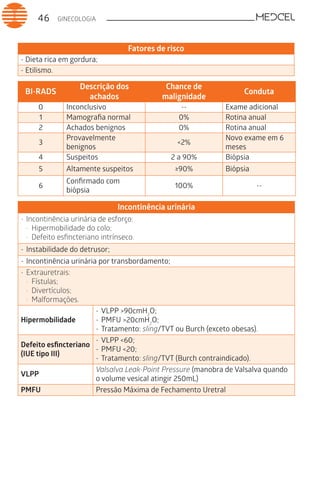
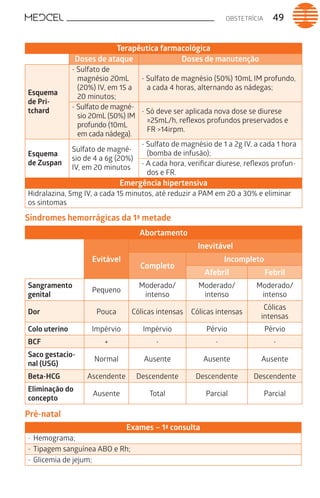
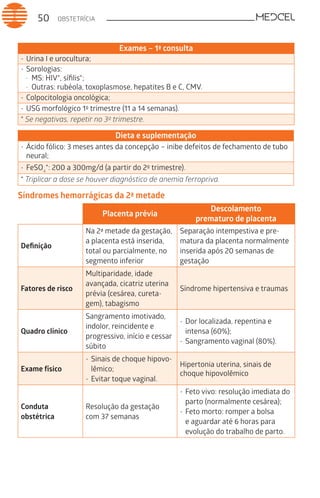
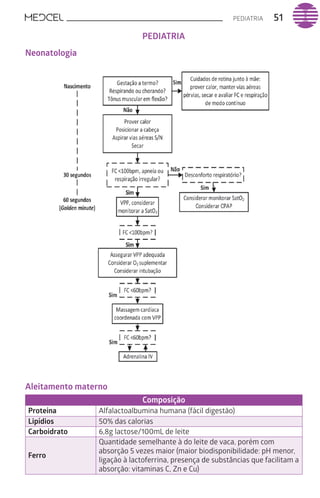
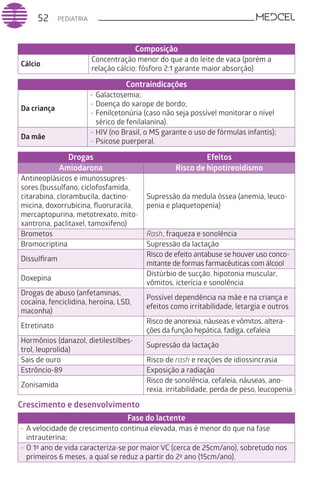
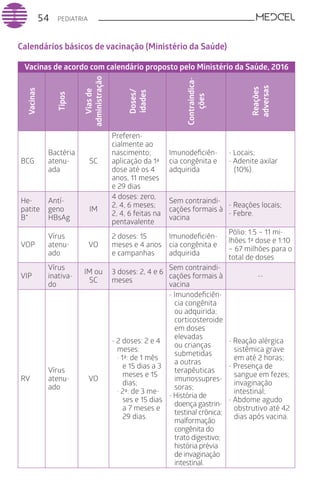
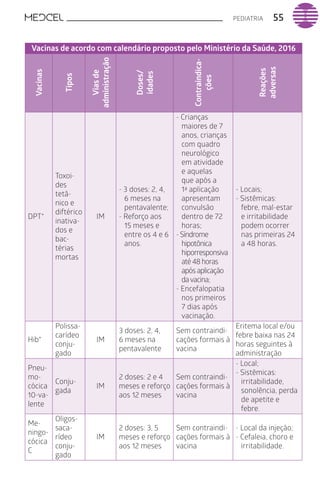
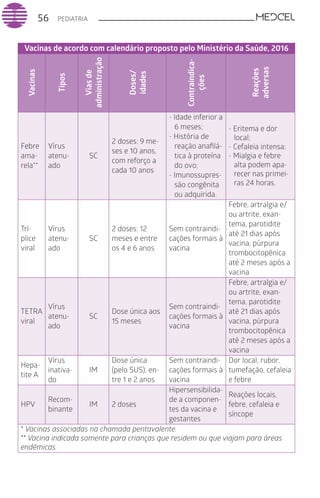
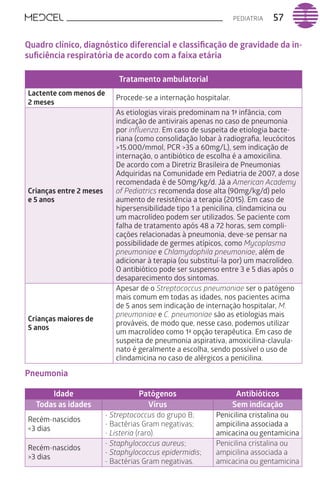
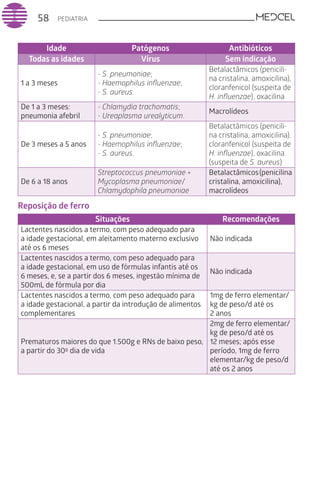
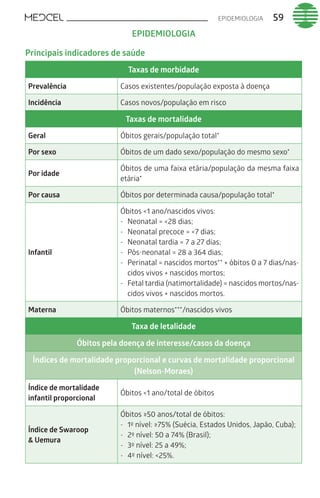
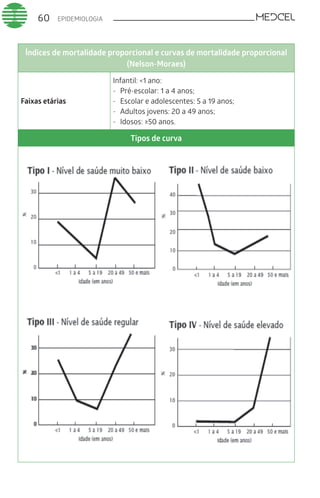
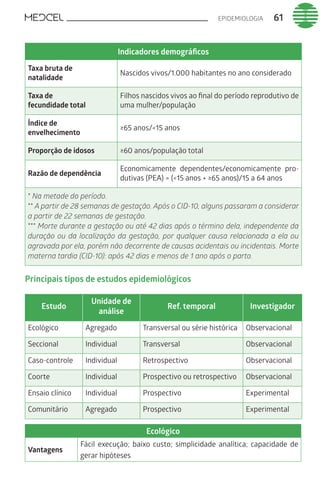
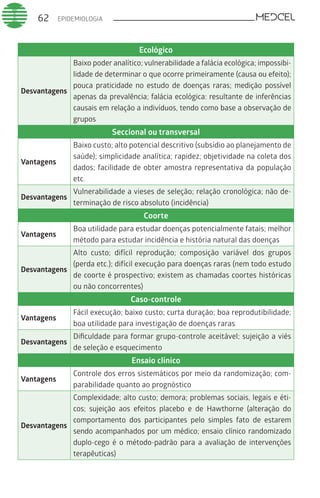
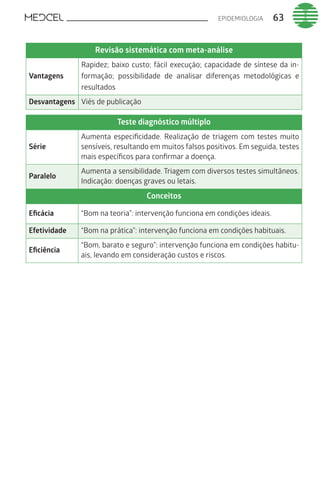
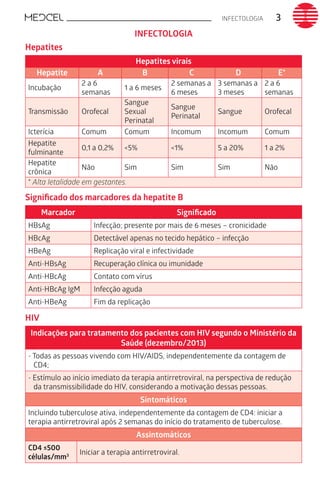
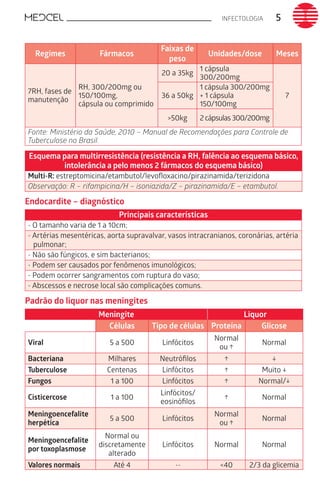
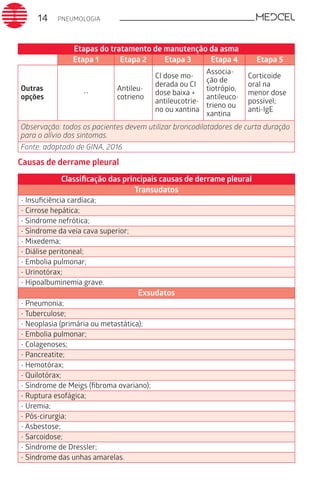
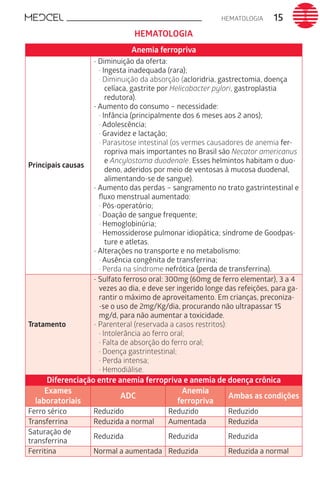
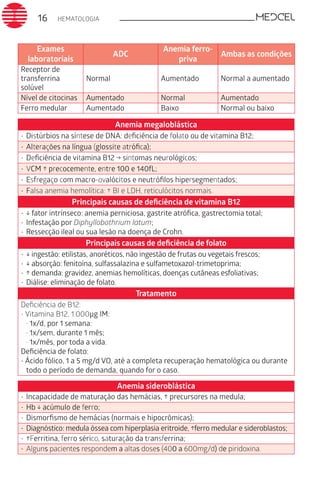
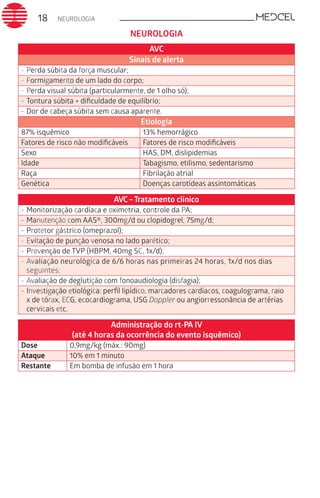
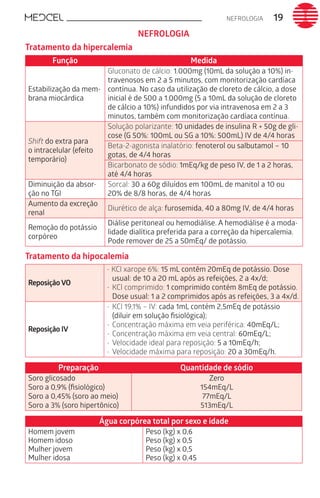
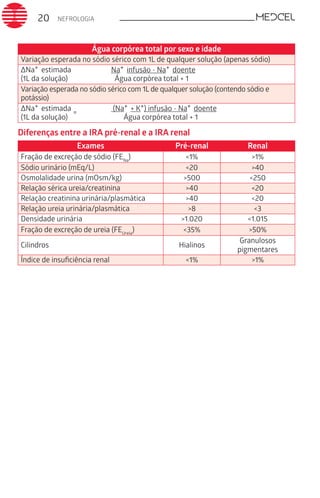
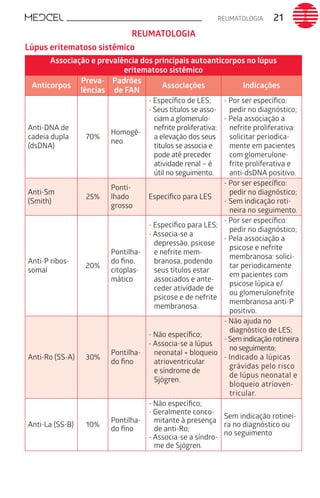
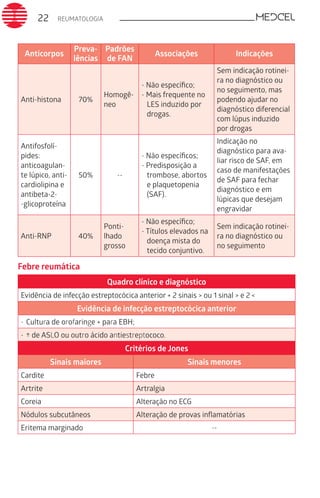
Este documento fornece um resumo de vários tópicos em medicina, incluindo infectologia, cardiologia, endocrinologia, pneumologia e outras especialidades. Ele discute condições como hepatites virais, HIV/AIDS, tuberculose, hipertensão, diabetes e fornece diretrizes de tratamento.




![MEDICINA INTENSIVA24
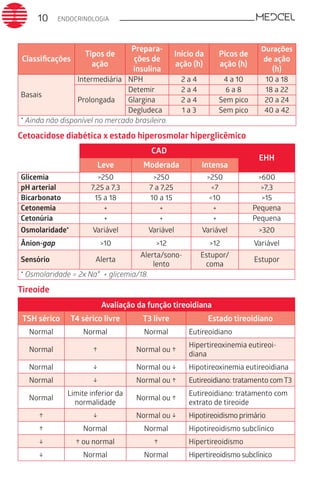
Distúrbios do equilíbrio acidobásico
Acidemia pH baixo no sangue
Alcalemia pH alto no sangue
Acidose
Excesso de ácidos ou falta de base no organismo; em geral, decor-
rente de algum processo patológico
Alcalose
Excesso de álcalis ou falta de ácidos no organismo; em geral, decor-
rente de algum processo patológico
Resposta compensatória nos distúrbios acidobásicos simples
Distúrbios
metabólicos
Acidose
metabólica
pCO2 (esperado) = [(1,5 x BIC) + 8] ± 2
Alcalose
metabólica
ΔpCO2
= 0,6 x ΔBIC
Distúrbios
respiratórios
agudos
Acidose
respiratória
ΔBIC = 0,1 x ΔpCO2
Alcalose
respiratória
ΔBIC = 0,2 x ΔpCO2
Distúrbios
respiratórios
crônicos
Acidose
respiratória
ΔBIC = 0,4 x ΔpCO
Alcalose
respiratória
ΔBIC = 0,4 a 0,5 x ΔpCO
Interpretação acidobásica
MEDICINA INTENSIVA](https://image.slidesharecdn.com/medcelminiguiadeestudos-2017-180414191815/85/Medcel-miniguiadeestudos-2017-REVALIDA-24-320.jpg)