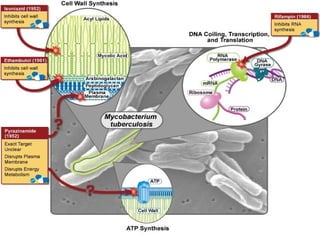
1) A tuberculose é uma doença milenar causada pela bactéria Mycobacterium tuberculosis, transmitida por via aérea.
2) O tratamento atual cura quase 100% dos casos novos com esquemas de múltiplas drogas por pelo menos seis meses.
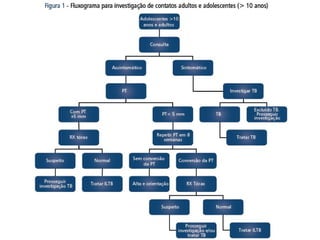
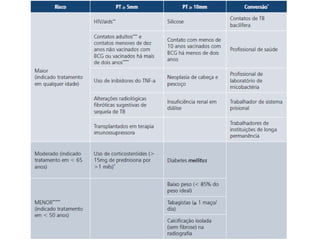
3) A resistência a medicamentos ocorre quando o tratamento é interrompido ou inadequado, requerendo novas abordagens.