1) A epidemiologia estuda a distribuição e determinantes de eventos relacionados à saúde em populações, para controlar problemas de saúde.
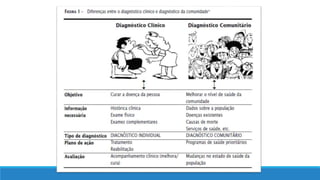
2) Diferentemente da clínica, a epidemiologia se preocupa com o processo de ocorrência de doenças na comunidade para propor estratégias de saúde pública.
3) Indicadores de saúde medem aspectos da saúde e desempenho do sistema de saúde de uma população e são construídos usando proporções, taxas e outros índices.