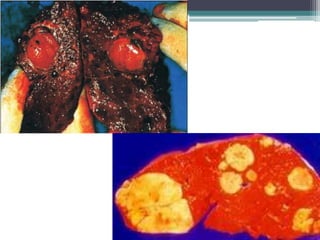
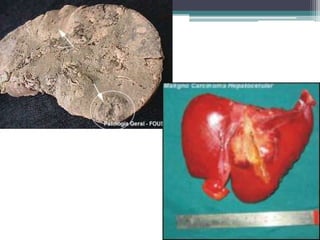
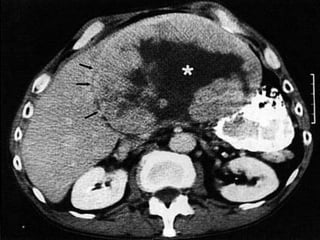
Este documento discute o hepatocarcinoma, um tipo de câncer de fígado. Ele descreve a epidemiologia, etiologia, quadro clínico, exames e tratamentos da doença. Também aborda a esteatose hepática não-alcoólica, uma condição que pode levar ao desenvolvimento de hepatocarcinoma.