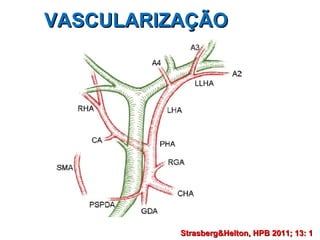
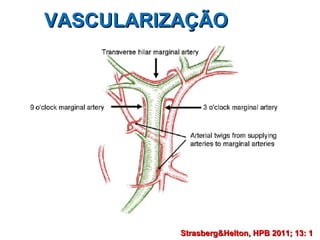
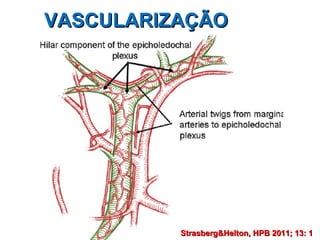
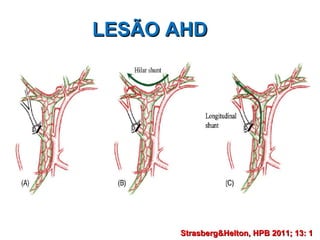
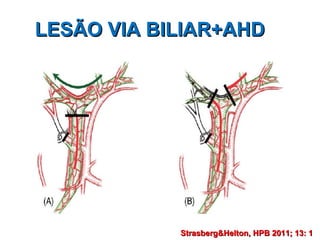
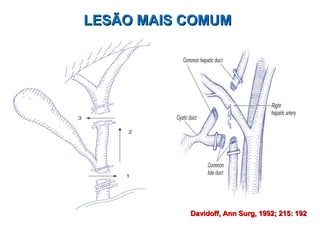
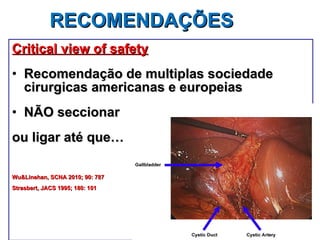
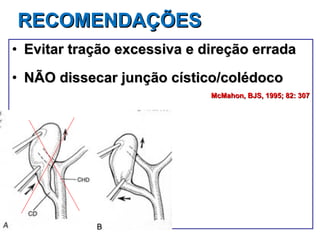
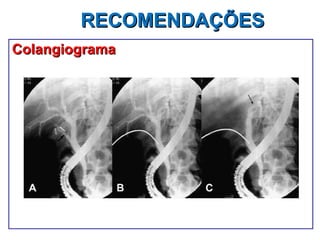
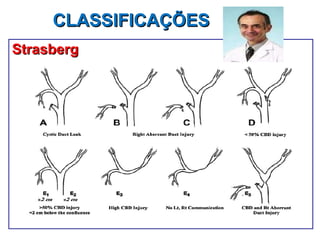
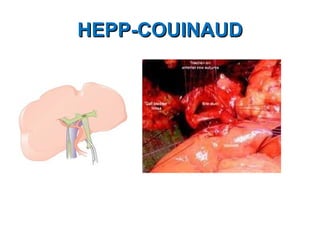
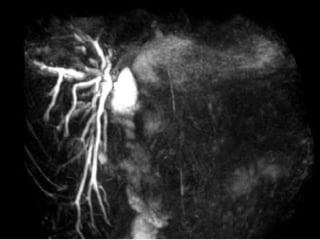
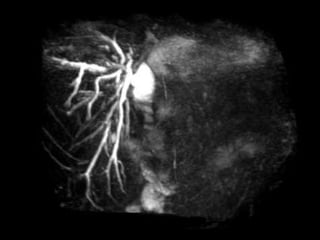
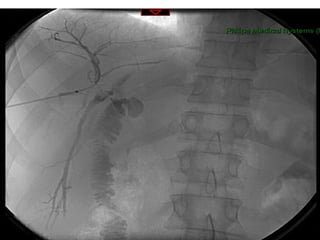
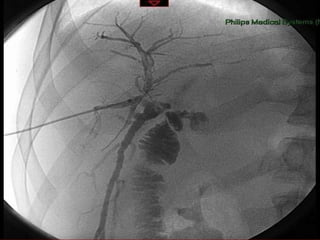
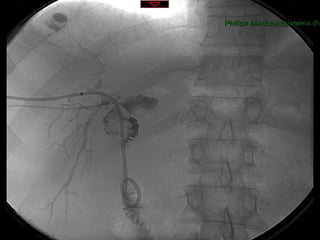
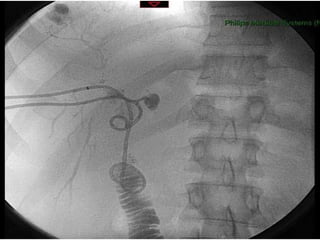
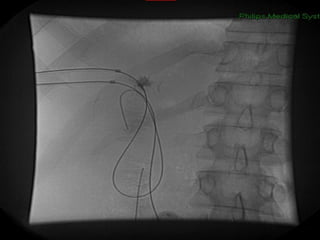
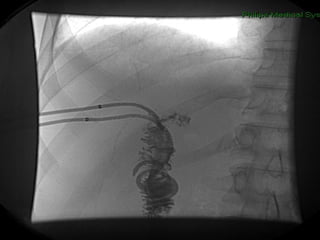
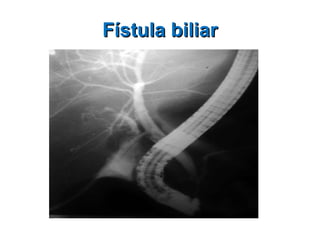
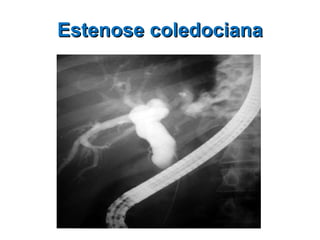
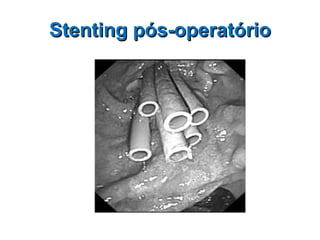
Este documento discute lesões iatrogênicas da via biliar (LIVB) ocorridas durante colecistectomia. Ele define LIVB, fatores de risco, diagnóstico, classificações, planejamento cirúrgico e tratamento. LIVB podem causar morbidade e mortalidade significativas, mas reconhecimento precoce e tratamento adequado podem melhorar os resultados. O documento enfatiza a importância de prevenção, avaliação cuidadosa e encaminhamento a centros especializados quando necessário.