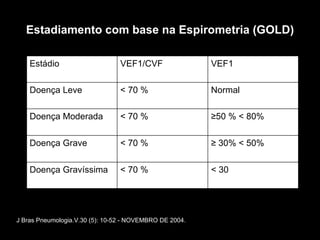
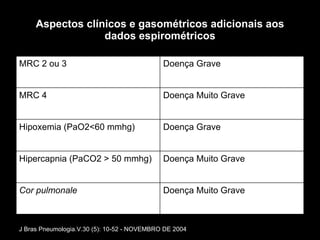
O documento discute a Doença Pulmonar Obstrutiva Crônica (DPOC), definindo-a, abordando sua epidemiologia, diagnóstico e estadiamento. Também descreve os principais fatores de risco, sintomas, exames complementares, classificação, tratamento de exacerbações e recomendações para antibióticos.