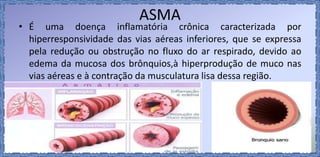
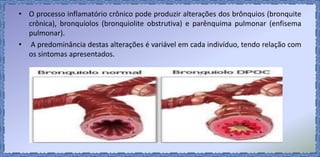
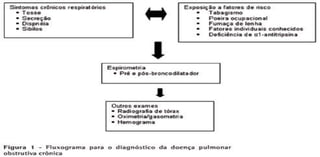
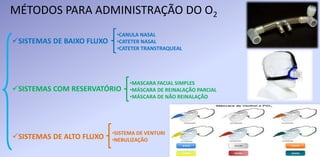
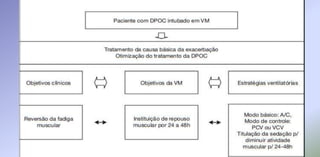
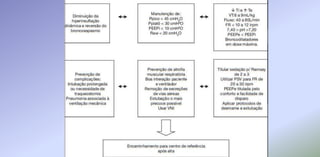
O documento discute o tratamento ventilatório de pacientes com asma e DPOC. Ele descreve os principais tipos de broncodilatadores e corticoides usados no tratamento da asma, assim como os objetivos e cuidados da ventilação mecânica invasiva e não invasiva nestas doenças.