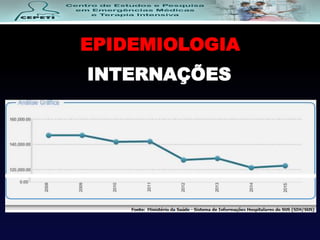
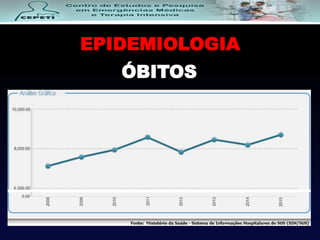
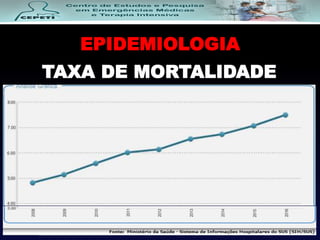
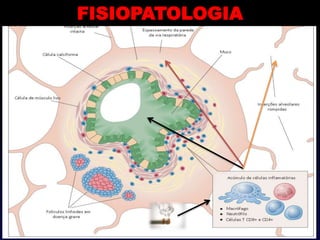
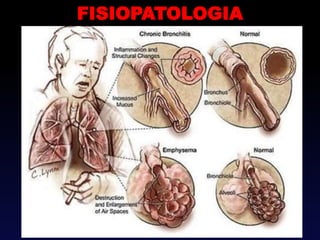
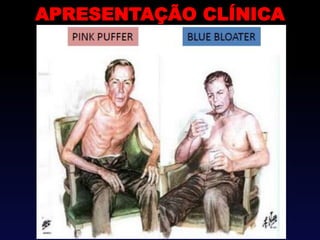
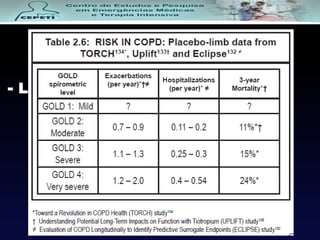
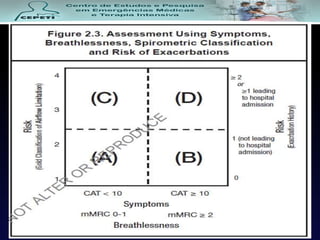
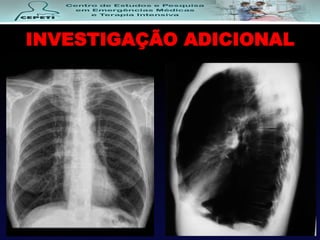
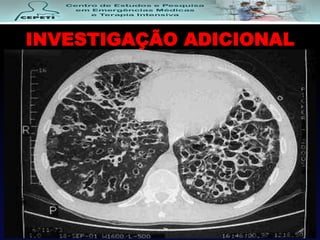
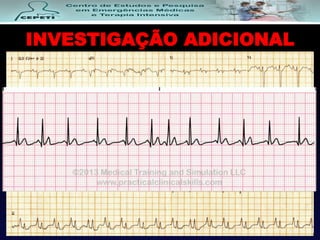
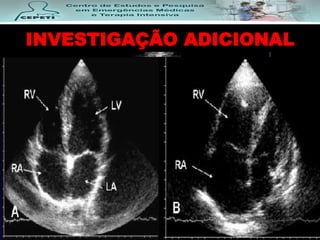
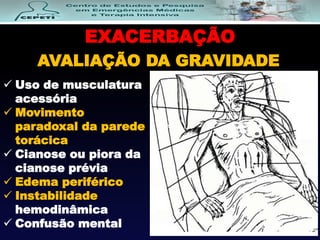
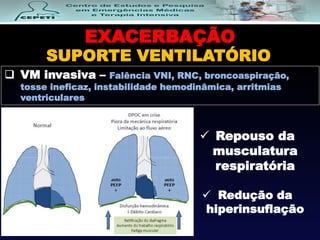
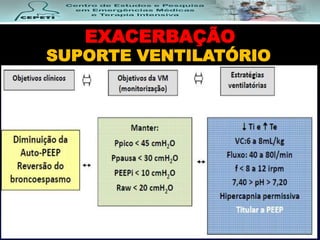
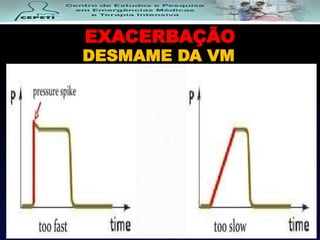
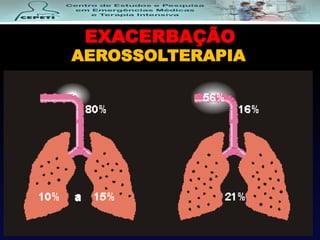
O documento descreve a Doença Pulmonar Obstrutiva Crônica (DPOC), definindo-a como uma doença pulmonar progressiva causada principalmente pelo tabagismo que causa obstrução das vias aéreas. O documento também discute a epidemiologia, fatores de risco, sintomas, diagnóstico, tratamento e exacerbações da DPOC.