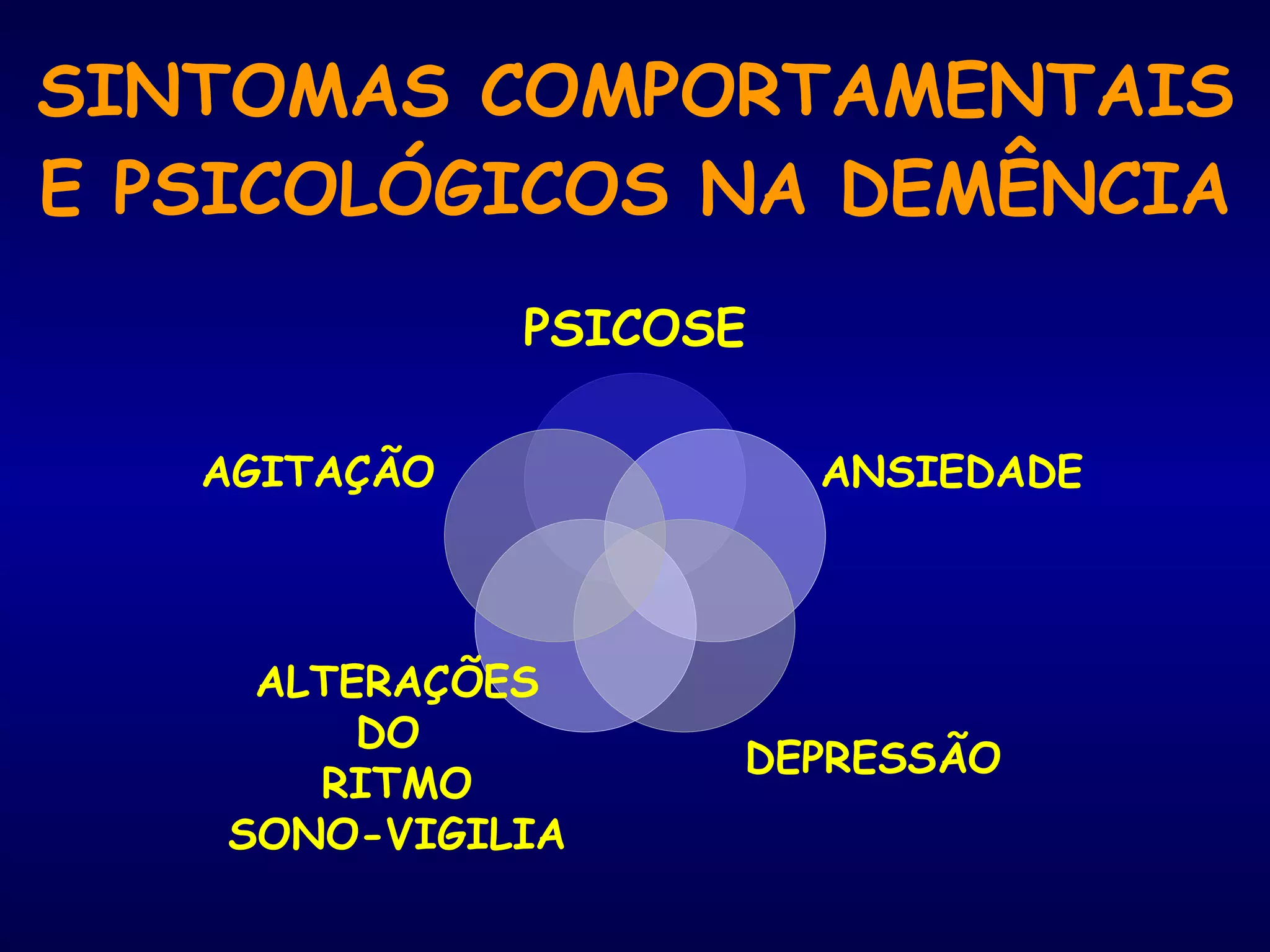
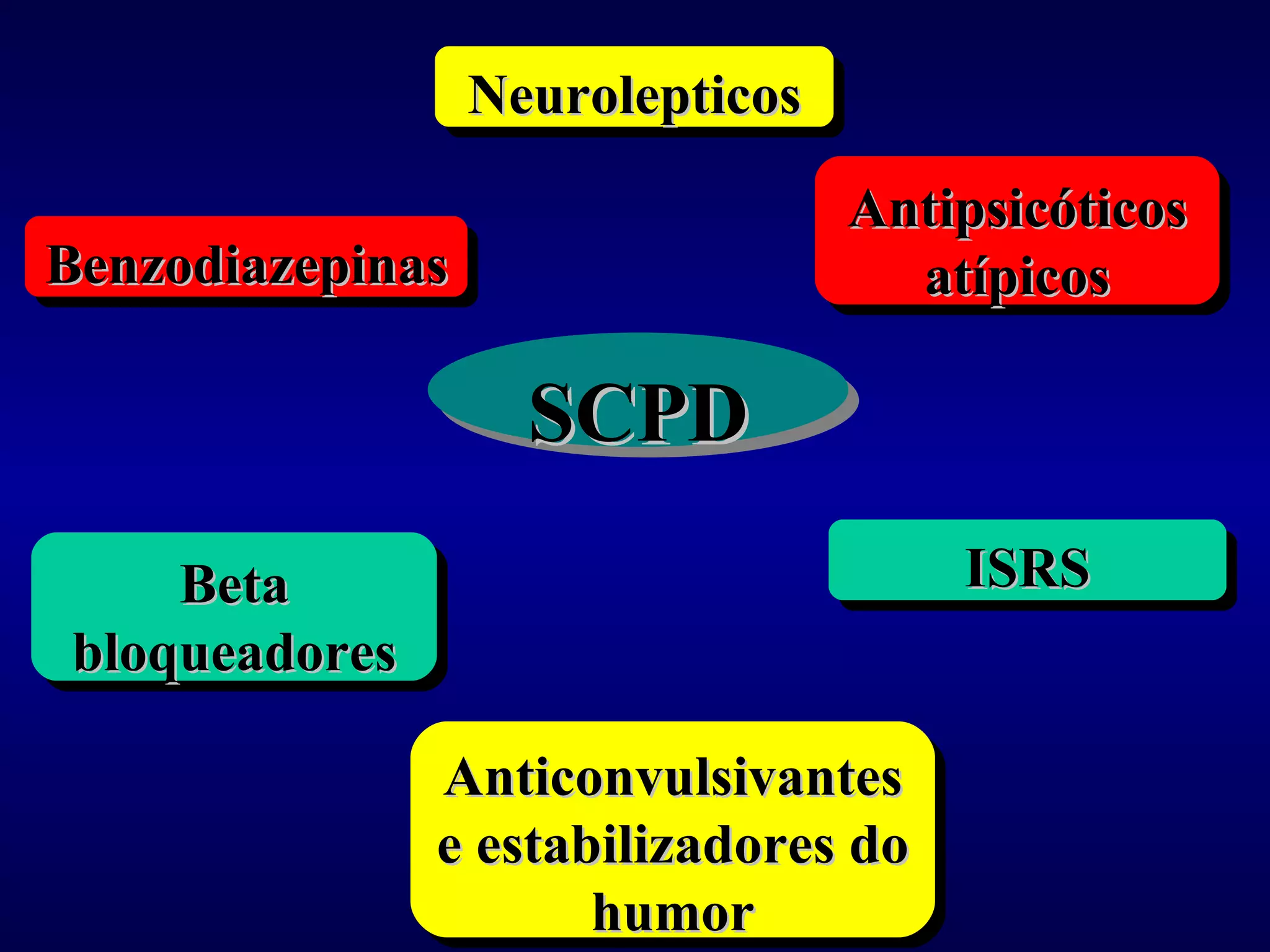
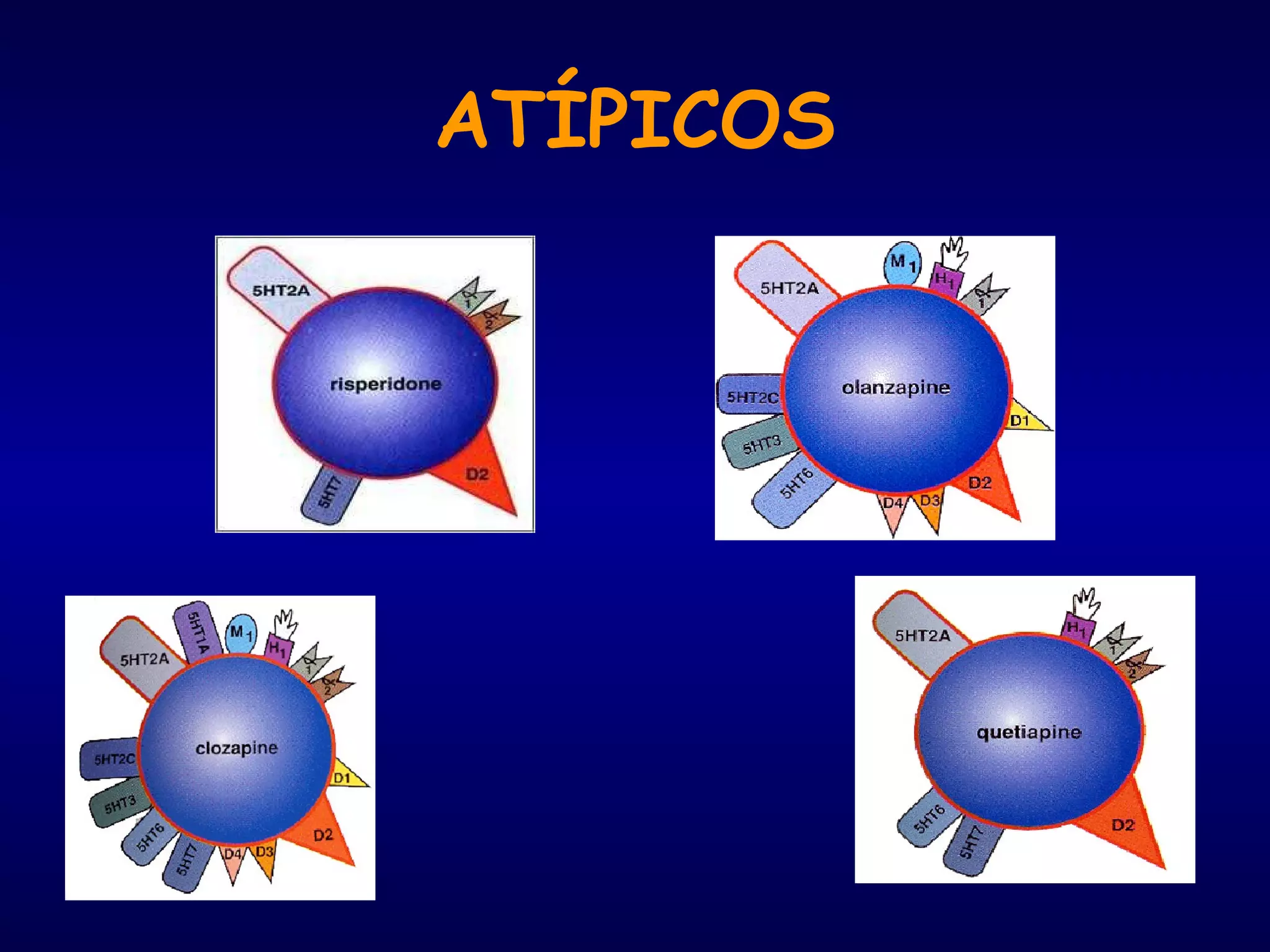
O documento discute transtornos comportamentais em demência. Sintomas comportamentais e psicológicos como agitação, depressão e psicose são comuns em demência e causam sofrimento ao paciente e cuidador. Abordagens farmacológicas e não farmacológicas são discutidas, com ênfase no uso cauteloso de medicamentos devido aos riscos de eventos adversos.
















































![REFERÊNCIAS Alzheimer’s Association [homepaga on the internet]. Chicago: The Association. 1980-2006 [cited 2006 Nov 1]. Available from: http://www.alz.org . Ballard C, Waite J, Birks J. Atypical antipsychotics for aggression and psychosis in Alzheimer’s disease (Review). Cochrane Database of Systematic Reviews. 2006;1:003476. Brodaty H, Ames D, Snowdon J. A randomized placebo-controlled trial of risperidone for the treatment of aggression, agitation, and psychosis of dementia. J Clin Psychiatry. 2003;64(2):134-143 Bullock R, moulias R, Steinwachs K. Effects of rivastigmine on behavioral symptoms in nursing home patients with Alzheimer’s disease. Int Psychogeriatr. 2001;12(2):242-248. Cummings J, Anand R, Koumaras B, Harman R. Behavioral benfits in Alzheimer’s disese in patients residing in a nursing home: findings from a 26-week trial. Neurology. 2000;54(3):468. Cummings J, Frank J, Cherry D. Guidelines for managing Alzheimer’s disease: part II treatment. Am Fam Physician. 2002;65:2525-2534. Feldman H, Gauthier S, Hecker J. A 24-week, randomized, double-blind study of donepezil in moderate to severe Alzheimer’s disease. Neurology. 2001;57:613-620. Gauthier S, Lilionfold S. Galantamine improves function and behaviors in Alzheimer’s disease with cerebrovascular components and in probable vascular dementia. Int Psychogeriatr. 2001;12(2):228-232. Hollander E, Mohs R, Davis K. Antemortem markers of Alzheimer’s disease. Neurobiol Aging. 1986;7:367-407.](https://image.slidesharecdn.com/transtornoscomportamentaisemdemncias-110602212434-phpapp02/75/Transtornos-comportamentais-em-demencias-52-2048.jpg)


![[email_address] RUBENS DE FRAGA JÚNIOR](https://image.slidesharecdn.com/transtornoscomportamentaisemdemncias-110602212434-phpapp02/75/Transtornos-comportamentais-em-demencias-55-2048.jpg)