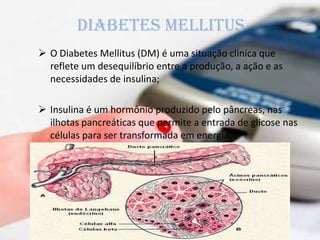
O documento discute o diabetes mellitus na infância, descrevendo os tipos 1 e 2. O tipo 1 é uma doença autoimune que resulta na destruição das células beta pancreáticas que produzem insulina. O tipo 2 envolve resistência à insulina e deficiência parcial na produção de insulina. O diagnóstico é feito com base nos níveis de glicose no sangue e a presença de anticorpos. O tratamento inclui dieta, exercício e possivelmente medicação como insulina ou metformina.