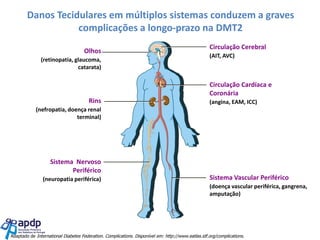
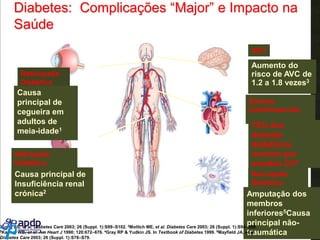
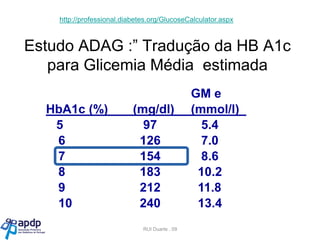
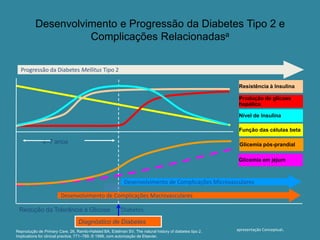
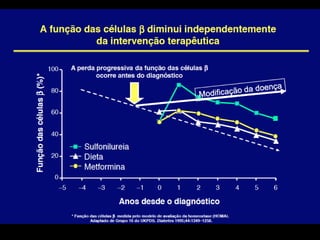
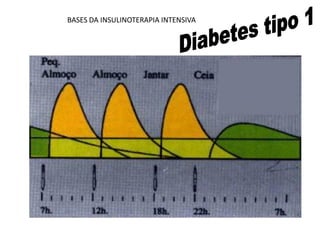
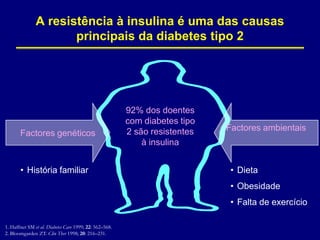
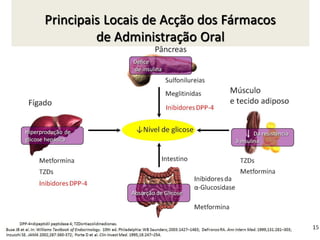
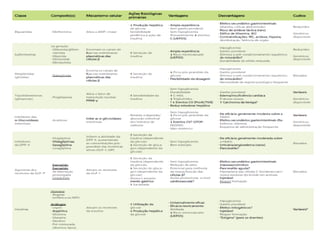
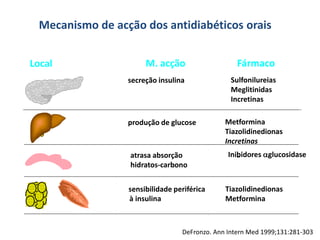
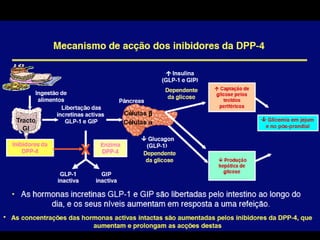
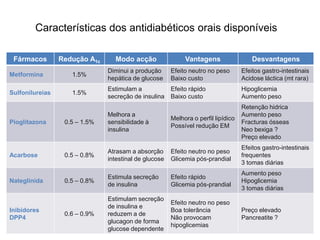
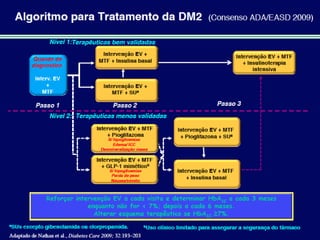
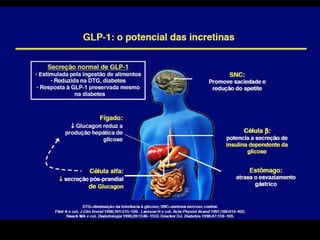
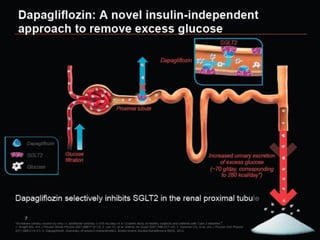
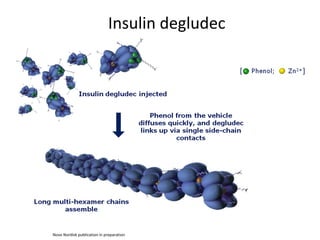
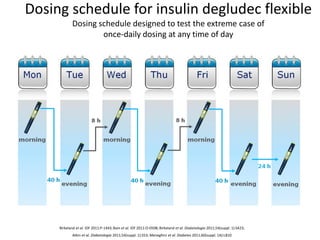
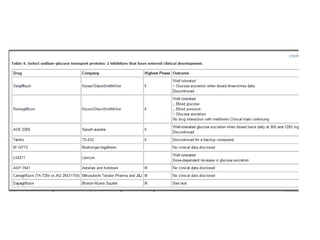
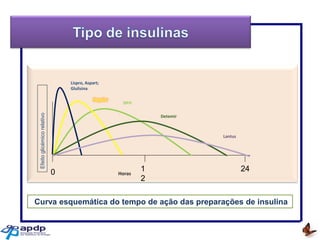
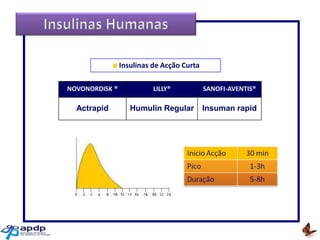
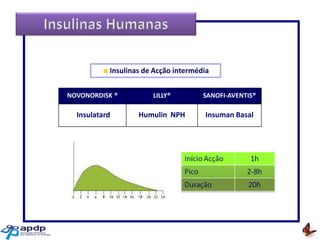
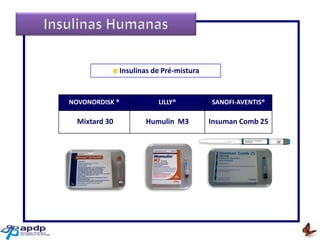
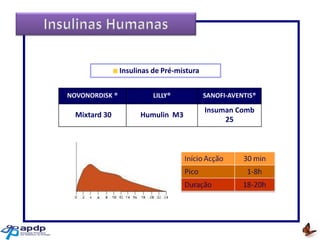
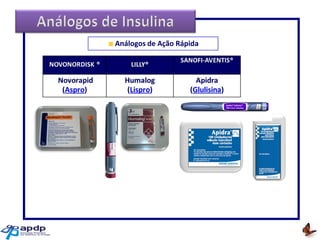
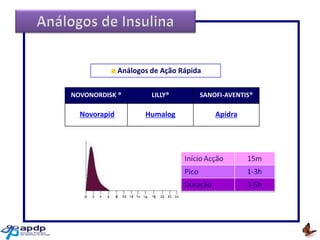
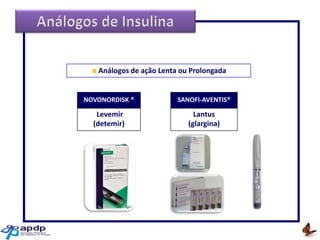
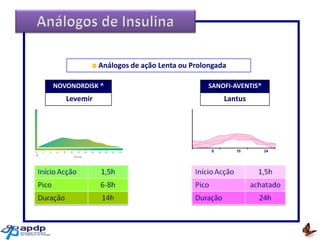
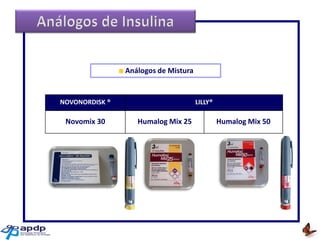
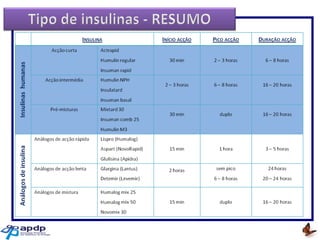
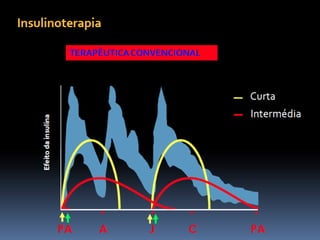
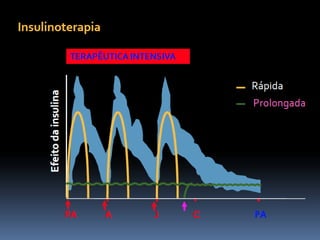
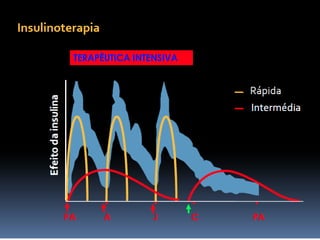
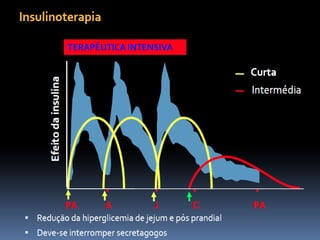
O documento discute a prevalência, tipos e tratamento da diabetes. A prevalência da diabetes em Portugal é de 12,7% na população adulta. Existem dois principais tipos de diabetes: tipo 1 causada por falta de insulina e tipo 2 ligada a fatores genéticos e ambientais como obesidade e sedentarismo. O tratamento da diabetes tipo 1 envolve insulina, alimentação, exercício e autocontrole, enquanto a diabetes tipo 2 requer mudanças no estilo de vida e pode necessitar medicamentos ou insulina.