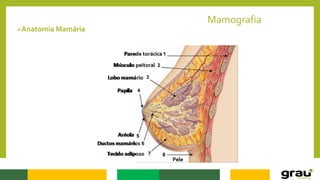
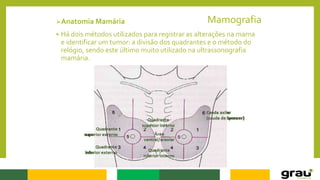
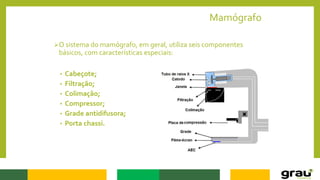
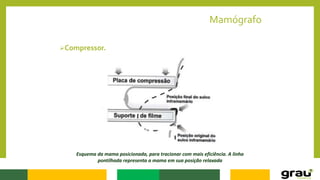
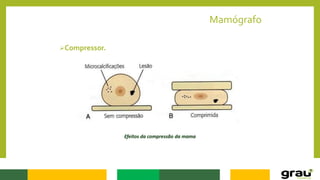
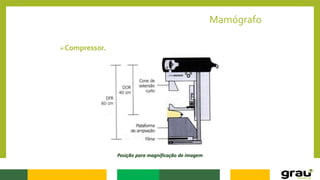
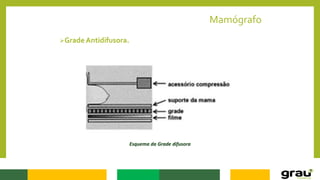
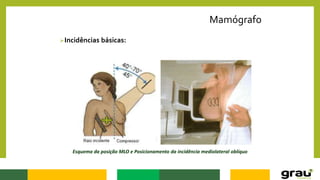
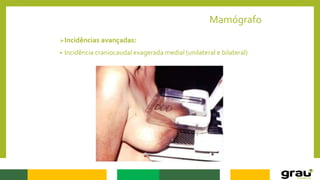
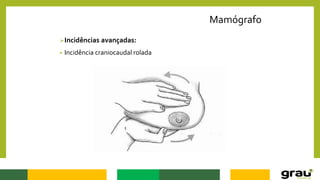
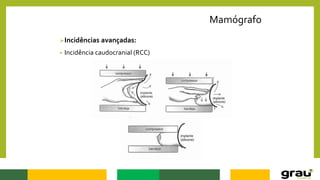
1. A mamografia é um exame de imagem que utiliza raios-X para detectar nódulos mamários precocemente, mesmo quando ainda não são palpáveis.
2. Recomenda-se mamografia a cada 2 anos para mulheres entre 50-69 anos e exame clínico anual a partir dos 40 anos.
3. A mamografia teve avanços históricos desde os anos 1910 com melhorias na técnica e equipamentos que permitiram sua utilização como método de rastreamento de câncer de mama.