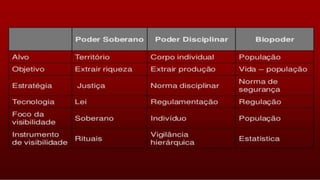
O documento discute o surgimento da bioética como campo de estudo, seus princípios fundamentais estabelecidos no Relatório Belmont e a configuração do biopoder na sociedade moderna. O Relatório Belmont estabeleceu três princípios centrais da bioética: autonomia, beneficência e justiça. Além disso, discute como o poder moderno passou a regular a vida biológica através de estratégias de biopolítica para gestão da população.