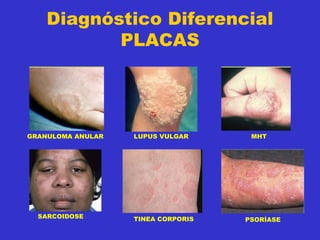
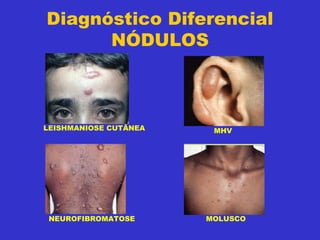
1) O documento discute a hanseníase, incluindo seu agente causador, classificação, sintomas, diagnóstico e tratamento.
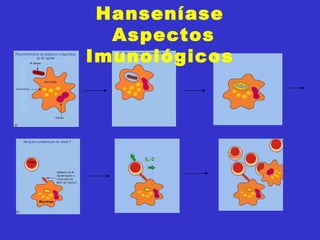
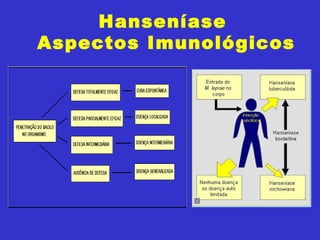
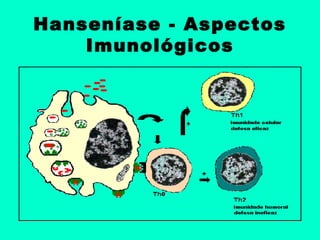
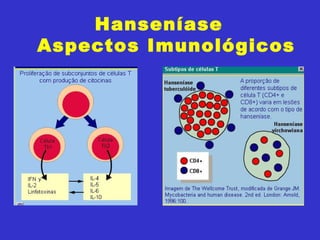
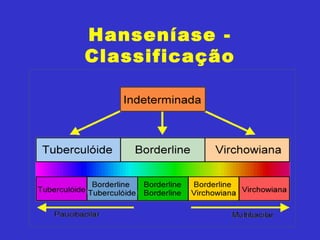
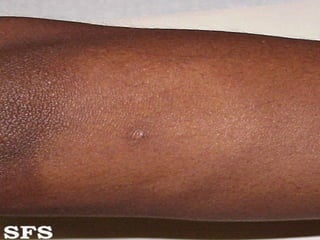
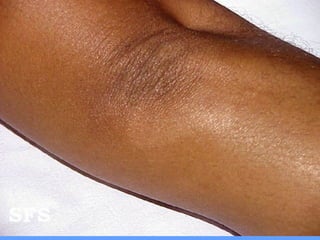
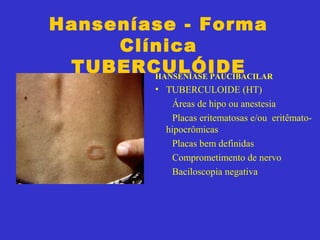
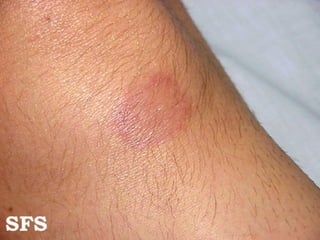
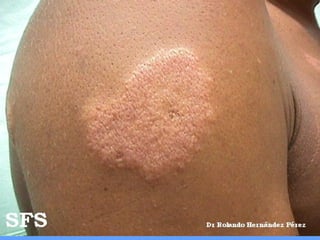
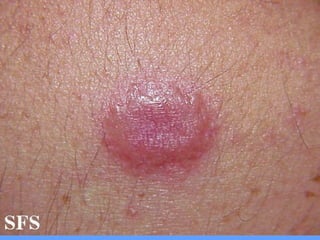
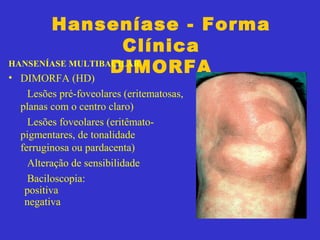
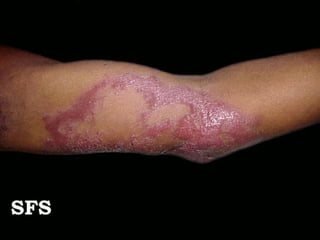
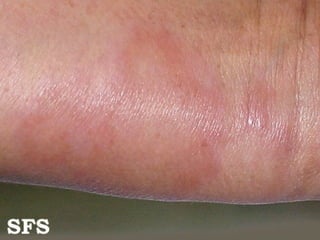
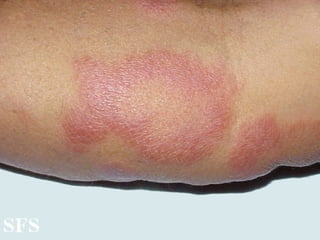
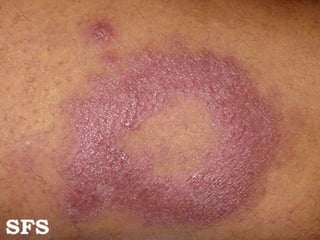
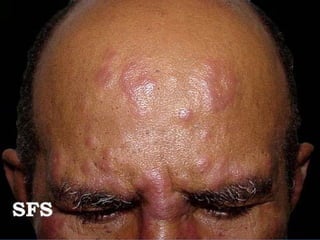
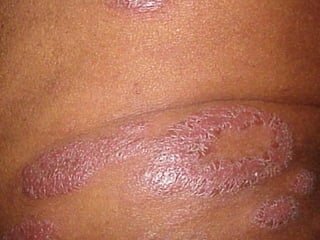
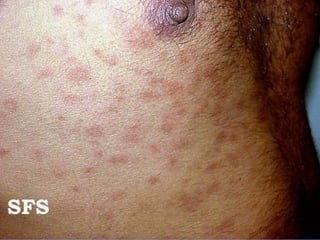
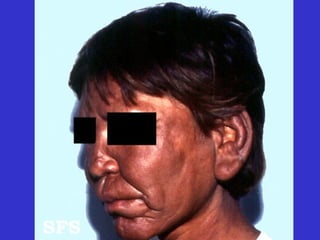
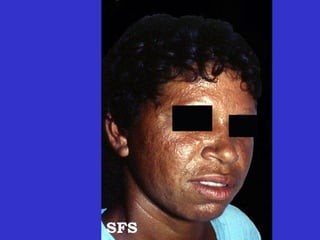
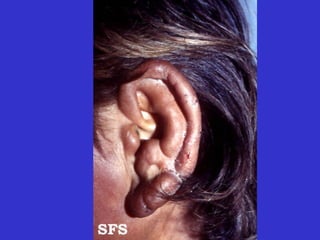
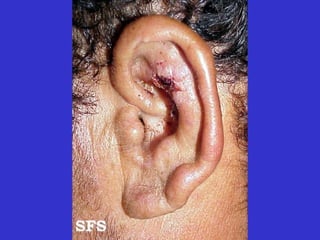
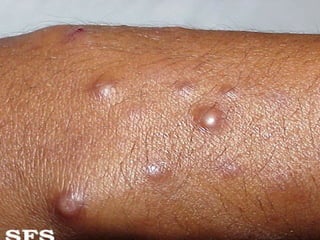
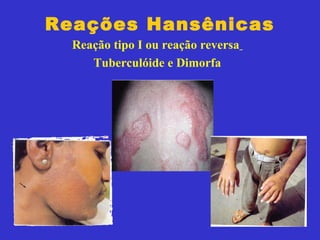
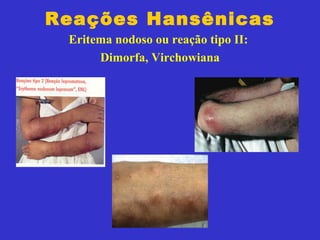
2) A hanseníase é causada pelo bacilo Mycobacterium leprae e pode ser classificada como paucibacilar ou multibacilar dependendo do número de lesões e baciloscopia.
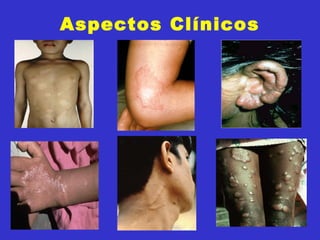
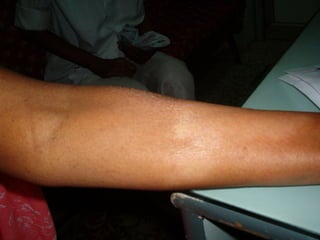
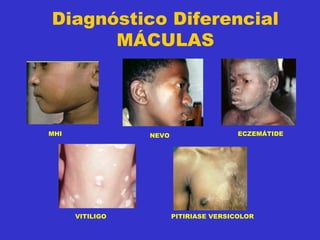
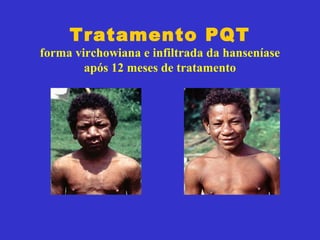
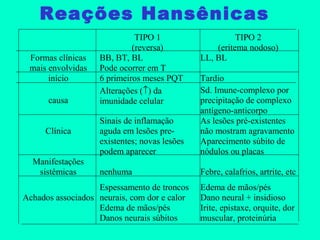
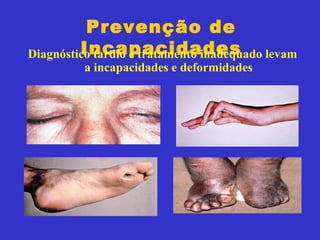
3) O diagnóstico é clínico e laboratorial, e o tratamento é feito através da poliquimioterapia, variando de acordo com o tipo de hanseníase.