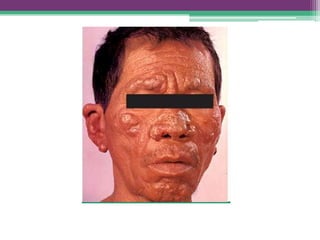
A resposta correta é B.
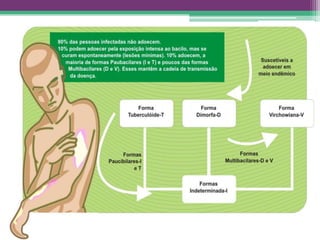
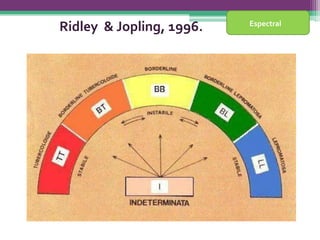
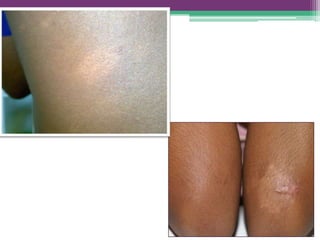
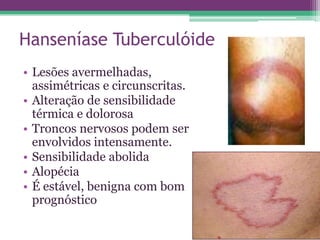
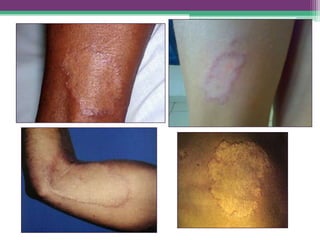
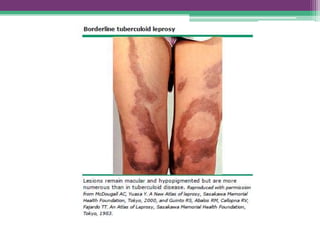
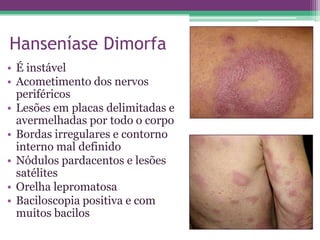
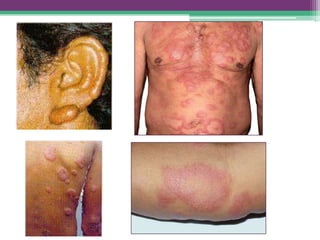
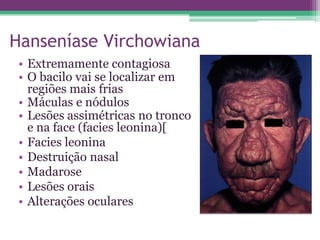
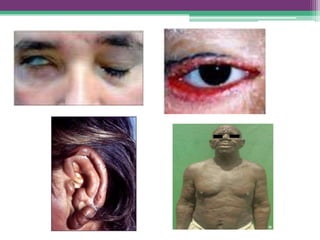
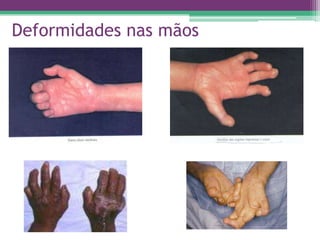
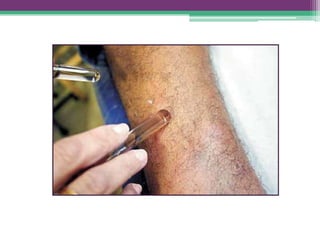
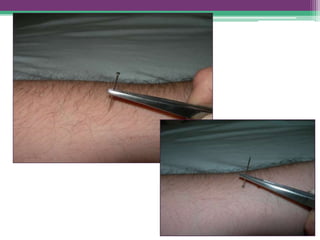
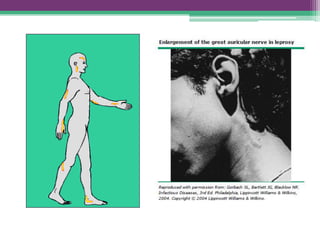
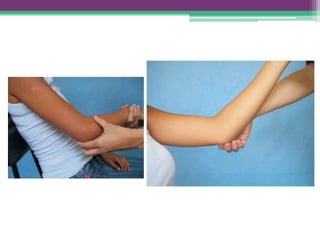
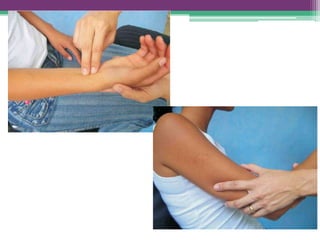
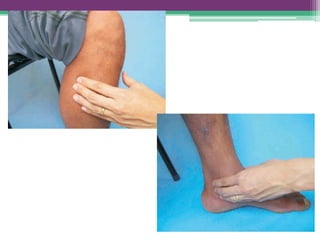
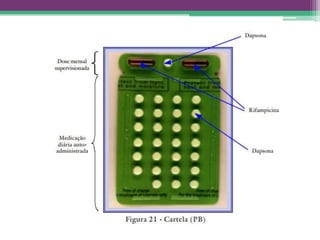
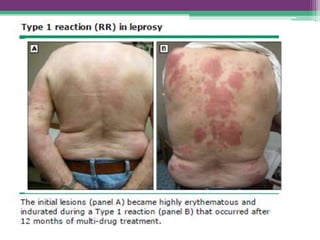
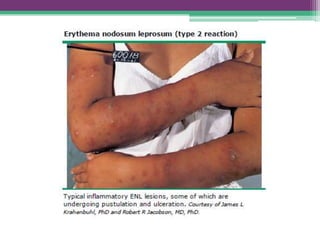
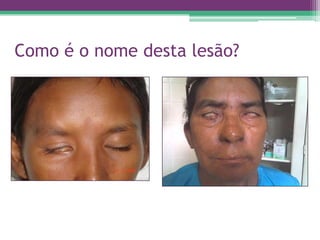
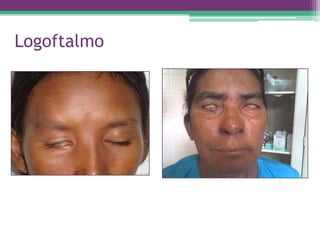
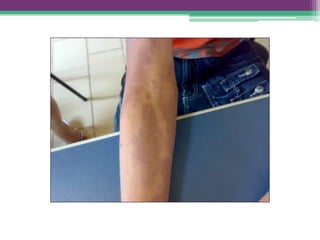
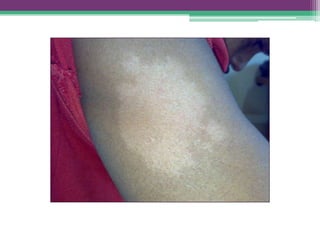
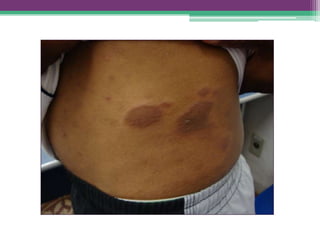
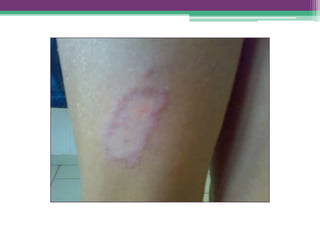
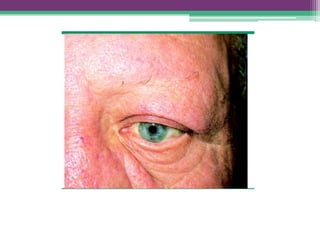
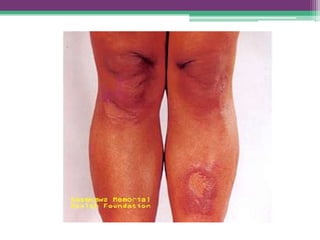
As reações hansênicas são alterações do sistema imunológico que se exteriorizam como manifestações inflamatórias agudas e subagudas, ocorrendo mais frequentemente nos casos de hanseníase multibacilar. Podem ocorrer antes, durante ou depois do tratamento com poliquimioterapia e são a principal causa de lesões dos nervos e incapacidade provocadas pela hanseníase. Logo, é importante o diagnóstico precoce para evitar incapacidades.