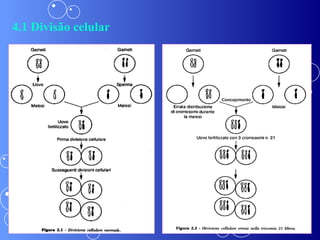
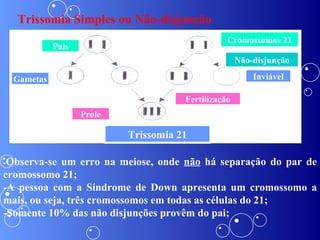
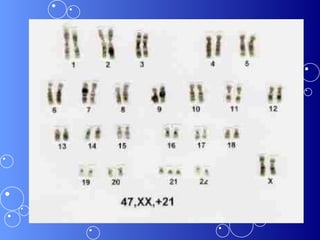
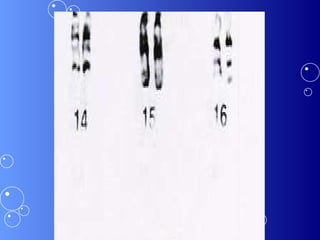
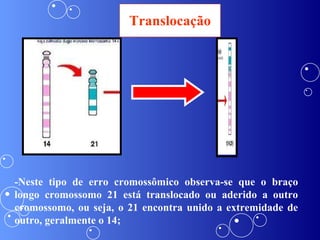
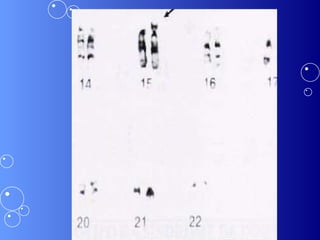
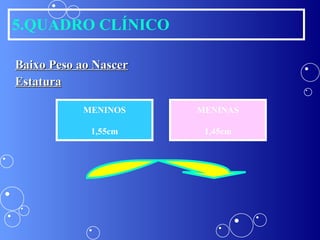
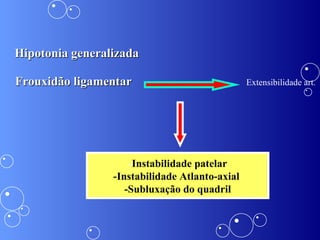
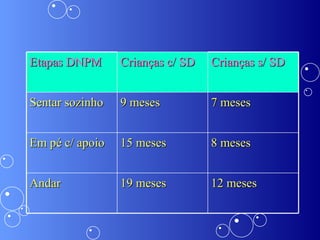
A síndrome de Down é uma anomalia genética causada pela presença de um cromossomo 21 extra. Isso resulta em atraso no desenvolvimento motor e mental da criança. Características comuns incluem face achatada, olhos oblíquos, orelhas pequenas e problemas de saúde como cardiopatias e problemas auditivos. O diagnóstico é feito através de exames pré-natais ou cromossômicos após o nascimento. O tratamento envolve uma equipe multidisciplinar e fisioterapia foc