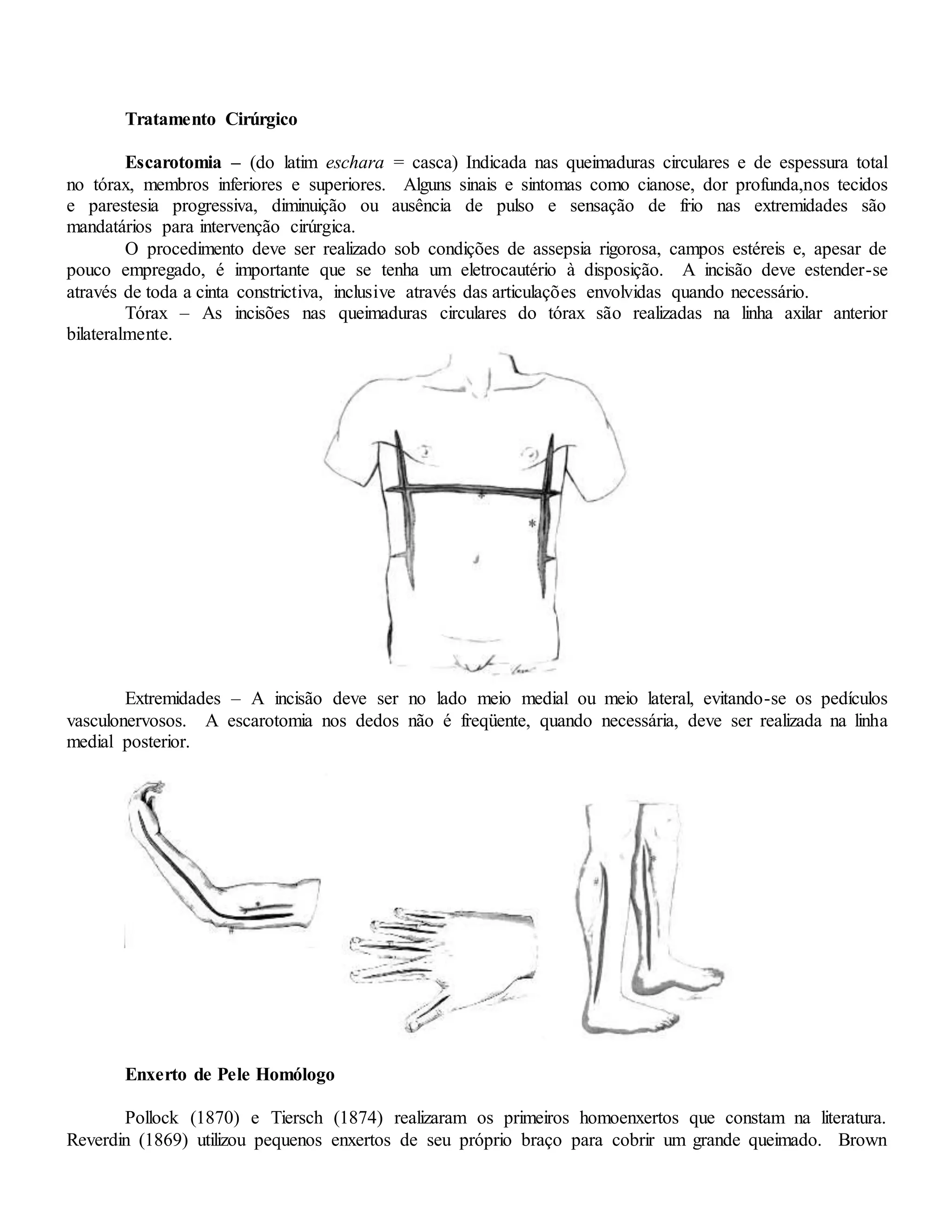
Este documento discute o tratamento ambulatorial e hospitalar de queimaduras, incluindo classificação, critérios para tratamento ambulatorial ou hospitalização, métodos de tratamento como curativos e balneoterapia, e agentes tópicos para queimaduras.