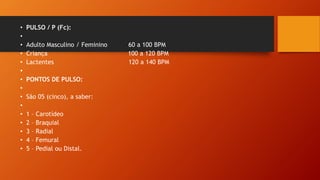
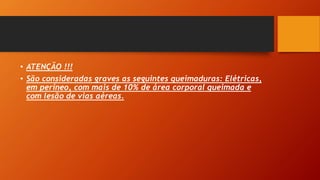
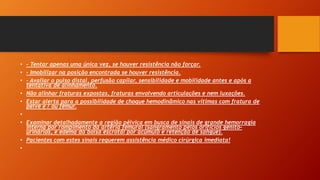
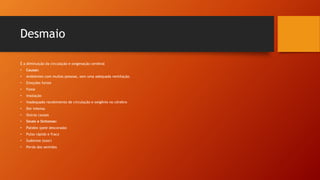
Este documento fornece informações sobre primeiros socorros e suporte básico de vida, incluindo conceitos de emergência e urgência, sinais vitais, avaliação geral do paciente, parada cardiorrespiratória, reanimação cardiopulmonar, obstrução respiratória, hemorragias e estado de choque. Ele descreve os procedimentos para avaliar a cena, o paciente, sinais vitais, reanimação e tratamento de hemorragias.