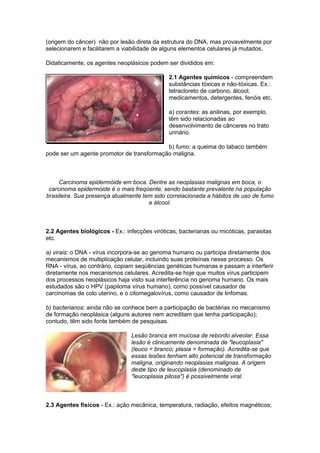
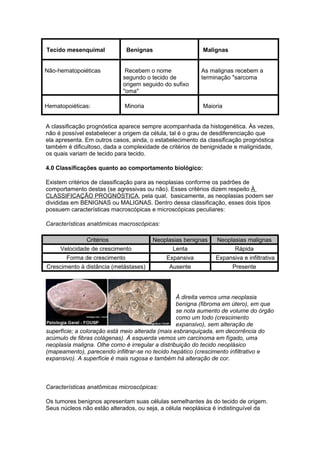
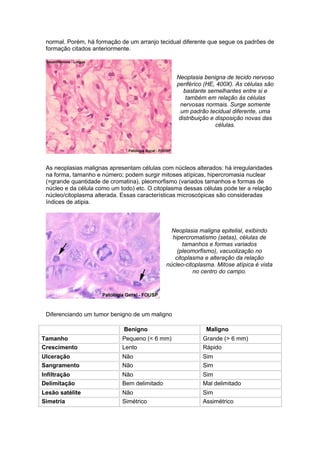
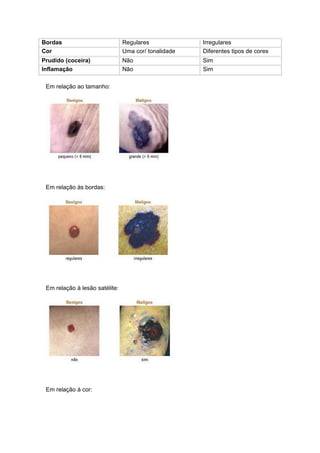
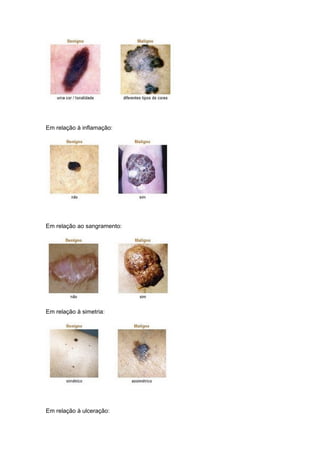
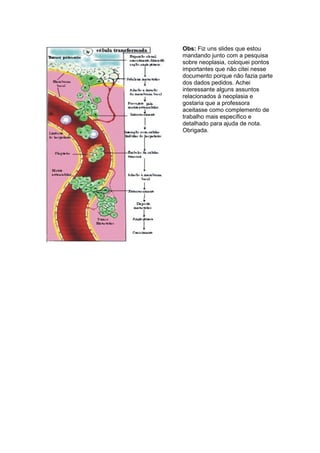
O documento discute conceitos sobre neoplasias, incluindo: 1) Definição de neoplasia como proliferação anormal de células que escapam do controle normal; 2) Agentes causadores de neoplasias incluem químicos, biológicos e físicos; 3) Classificações de neoplasias incluem classificação histogenética e prognóstica, dividindo-as em benignas e malignas.