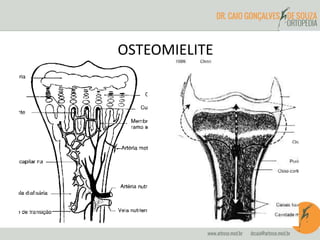
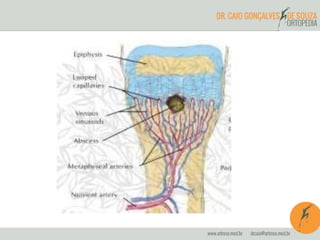
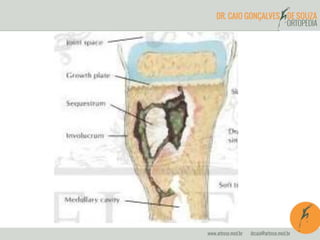
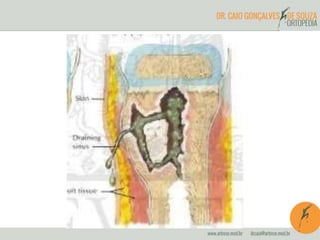
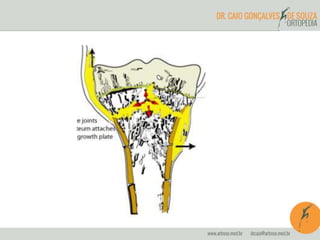
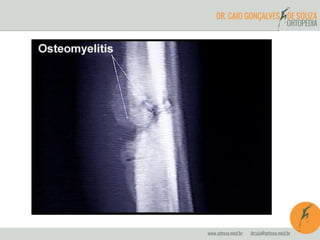
O documento abrange a osteomielite e pioartrite, destacando a etiologia, quadro clínico, diagnóstico e tratamento dessas infecções em crianças e neonatos. A osteomielite é uma infecção piogênica do osso que exige tratamento imediato, enquanto a pioartrite, uma infecção articular, também tem um padrão de apresentação semelhante e pode causar complicações graves. São apresentados os principais agentes causadores e as abordagens terapêuticas, incluindo antibioticoterapia e intervenções cirúrgicas.