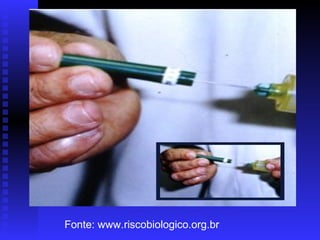
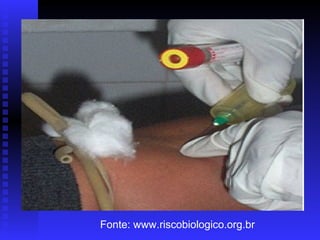
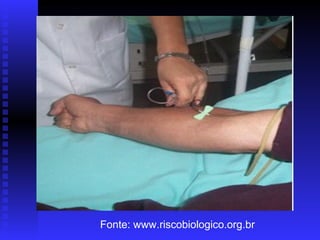
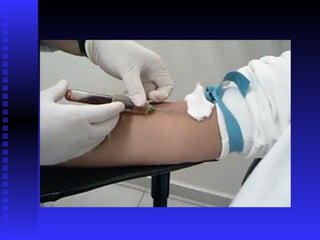
O documento discute biossegurança em ambientes de pesquisa e saúde. Ele define biossegurança e descreve os principais riscos biológicos, como bactérias, fungos e vírus. Também aborda acidentes com material biológico, formas de exposição, transmissão de HIV, hepatite B e C e a legislação brasileira sobre biossegurança.