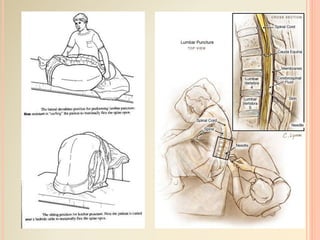
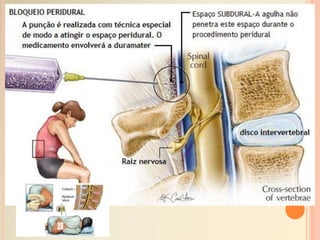
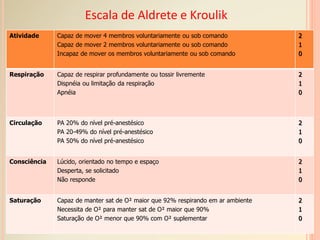
O documento discute os tópicos de anestesia e recuperação pós-anestésica. Aborda os objetivos da anestesia, os tipos de anestesia como geral, local e bloqueios regionais. Também descreve a sala de recuperação pós-anestésica, incluindo equipamentos, cuidados de enfermagem e possíveis complicações no pós-operatório imediato.